بلاک عصب به معنی مسدود کردن انتقال های پیام درد با استفاده از تزریق مواد بی حسی (در بلاک موقتی) و مواد تخریب کننده عصب (در بلاک دائمی) گفته می شود. در مواردی دارو های ضد التهابی نیز به محل عصب تزریق می شوند که باعث کاهش التهاب عصب و شروع فرآیند بهبودی می شوند.
آناتومی عصب رادیال
در کنار گردن شبکه عصبی ای به نام شبکه عصبی بازویی قرار دارد. شبکه عصبی بازویی، از به هم رسیدن چندین عصب نخاعی گردنی (اعصابی که مستقیما از نخاع گردنی خارج می شوند) در کنار گردن تشکیل می شود. از این شبکه عصبی در نهایت سه تنه عصبی خارج می شود که از زیر استخوان ترقوه به سمت دست حرکت می کنند و عصب دهی حسی و حرکتی گردن و شانه و تمامی دست را بر عهده دارند. یکی از این سه شاخه نهایی عصب رادیال است.
عصب رادیال بعد از ورود به بازو به سمت پشت بازو حرکت می کنند، از جلو آرنج عبور می کند و تا پشت دست ادامه دارد. این عصب در مسیر خود شاخه های متعددی دارد که حس نواحی پشت بازو و ساعد و دست را تامین می کند و مسئولیت حرکت باز کردن انگشتان و آرنج را بر عهده دارد.
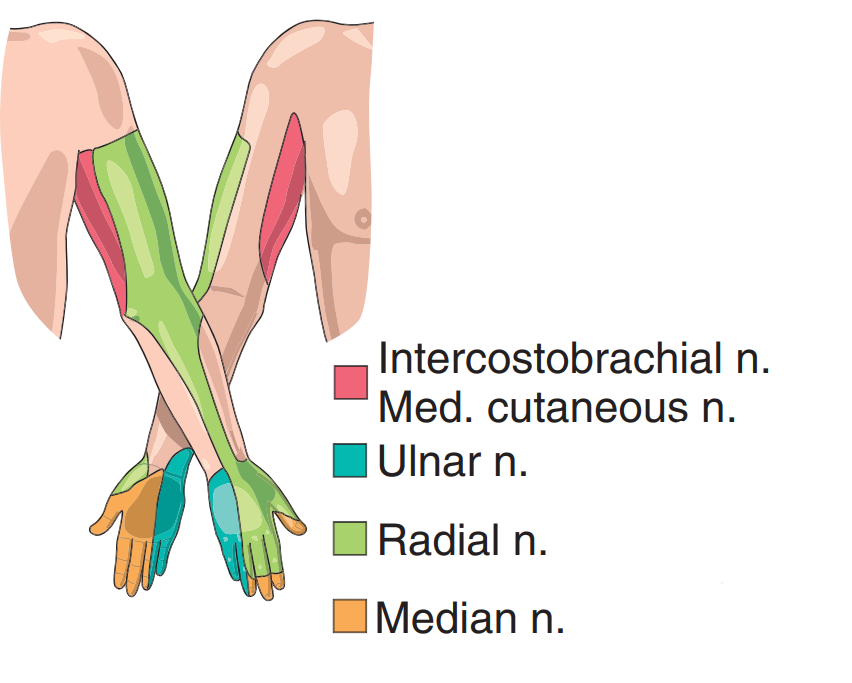
در تصویر زیر عصب رادیال (هایلایت سبز) و شاخه های آن نشان داده شده است:

در تصویر زیر ناحیه عصب دهی شده توسط عصب رادیال نشان داده شده است (رنگ سبز):
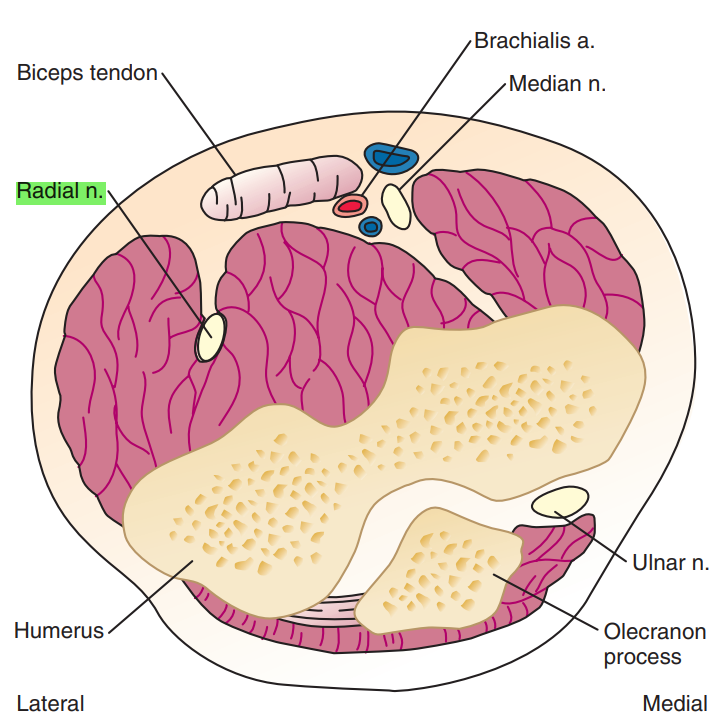
در تصویر زیر عصب رادیال در سطح مقطع آرنج با هایلایت سبز نشان داده شده است:
کاربرد ها
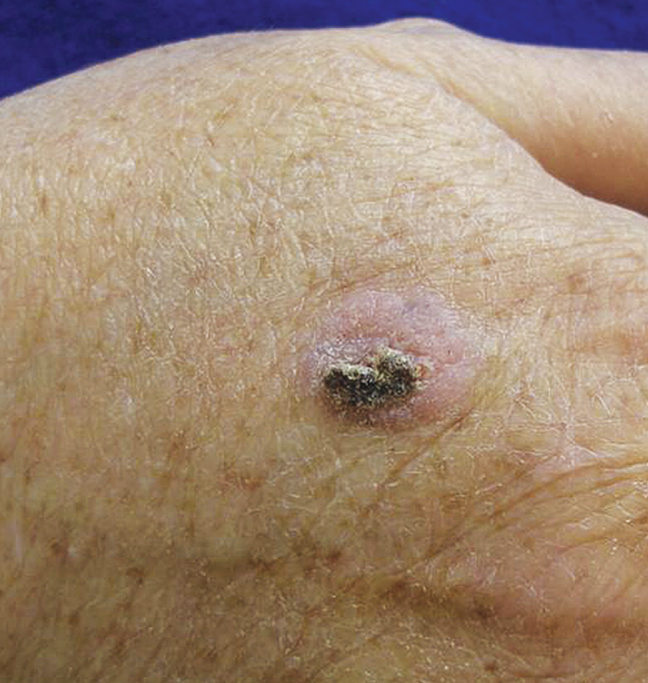
بلاک عصب رادیال برای تشخیص و درمان درد های ساعد و دست کاربرد دارد. کاربرد تشخیصی به این صورت است که اگر بعد از انجام بلاک درد بیمار کنترل شد یعنی این عصب در ایجاد درد برای بیمار نقش داشته است یا پیام های درد را منتقل می کرده است. دیگر کاربرد این بلاک ایجاد بی حسی برای اعمال جراحی پشت دست و ساعد است. در تصویر زیر سرطان پوست پشت دست نشان داده شده است که برای ایجاد بی حسی برای برداشتن این ضایعه با جراحی می توان از بلاک عصب رادیال استفاده کرد:
دیگر استفاده بلاک عصب رادیال در کنترل درد های حاد و اورژانسی مانند درد های ناشی از سرطان ساعد و دست است. در بیمارانی که به دلیلی مانند سرطان نیاز به انجام این بلاک می کنند اما دردشان بعد از مدتی دوباره عود می کند می توان از بلاک دائمی (تخریب عصب) استفاده کرد. برای پیشبینی مقدار بی دردی بعد از بلاک دائمی و مقدار اختلال حرکتی بعد از آن، ابتلا چند بلاک موقتی انجام می شود تا بتوان اثر بلاک دائمی را پیشبینی کرد.
ممنوعیت ها
در بیماران با اختلال انعقادی (به دلیل مصرف دارو و یا بیماری) باید قبل از انجام تزریق اختلال را برطرف کرد. در مواردی که اختلال انعقادی به علت دارو باشد (مانند افرادی که دارو های قلبی مصرف می کنند) باید با صلاح دید پزشک این دارو ها قبل از انجام تزریق قطع شوند. در صورت ابتلا بیمار به ضعف سیستم ایمنی (افراد مبتلا به دیابت، سرطان، ایدز، مصرف طولانی کورتیکواستروئید ها) باید در پیگیری ها به دنبال نشانه های عفونت گشت تا در صورت بروز درمان شود. تزریق در صورت ابتلا بیمار به عفونت محل تزریق و یا عفونت گسترده در بدن ممنوع است و باید بعد از درمان عفونت انجام شود.
نحوه انجام بلاک
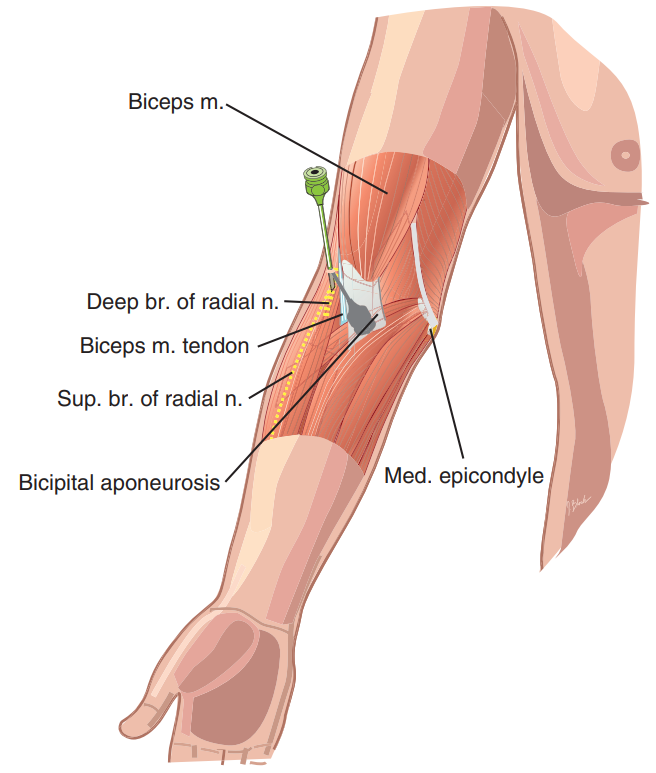
برای انجام بلاک عصب رادیال سوزن از زیر سمت خارجی بازو، در بالای آرنج به سمت این عصب هدایت می شود. بیمار به حالت خوابیده به پشت قرار می گیرد و دست خود را روی شکم قرار می دهد تا سمت خارجی آرنج بالا قرار بگیرد. بعد از قرارگیری بیمار در حالت مناسب محل ورود سوزن با لمس استخوان بازو مشخص می شود. در نهایت سوزن وارد بافت می شود و بعد از اطمینان از درست بودن محل نوک سوزن تزریق انجام می شود.
نحوه قرارگیری بیمار:

نحوه انجام بلاک:
عوارض جانبی احتمالی و روش های پیشگیری
تمام بیماران بعد از انجام تزریق تا مدتی تحت نظر قرار می گیرند تا اثربخشی تزریق ارزیابی شود و از اتفاق نیافتادن عوارض جانبی احتمالی اطمینان حاصل شود. به دلیل وجود عروق بسیار در بافت محل تزریق ممکن است هماتوم (تجمع خون در بافت) ایجاد شود. برای جلوگیری از تشکیل هماتوم می توان از سوزن های نازک، گذاشتن پک های سرد روی محل تزریق تا 20 دقیقه و یا فشار دادن محل ورود سوزن بعد از تمام شدن تزریق استفاده کرد. آسیب دیدن ساختار های مجارو مانند شریان و ورید های ناحیه، تزریق داخل عروقی (که می تواند باعث مسمومیت بیمار شود) و آسیب دیدن عصب توسط نوک سوزن به ندرت اتفاق می افتد و می توان از این گونه عوارض جلوگیری کرد. این بلاک جزو بلاک های امن است و عوارض جدی تقریبا هیچگاه اتفاق نمی افتند.
دیگر عارضه احتمالی این تزریق افزایش درد موقتی است که در بعضی از بیماران اتفاق می افتد و به دلیل ورود سوزن به بافت است و خود به خود بهبود پیدا می کند. عفونت محل تزریق به ندرت و اکثرا در بیماران با نقص سیستم ایمنی (دیابت، سرطان، …) اتفاق می افتد و به دلیل انجام پروسیجر به صورت استریل نادر است.
بلاک عصب به معنی مسدود کردن انتقال های پیام درد با استفاده از تزریق مواد بی حسی (در بلاک موقتی) و مواد تخریب کننده عصب (در بلاک دائمی) گفته می شود. در مواردی دارو های ضد التهابی نیز به محل عصب تزریق می شوند که باعث کاهش التهاب عصب و شروع فرآیند بهبودی می شوند.
آناتومی شبکه عصبی بازویی
شبکه عصبی بازویی، از به هم رسیدن چندین عصب نخاعی گردنی (اعصابی که مستقیما از نخاع گردنی خارج می شوند) در کنار گردن تشکیل می شود. از این شبکه عصبی در نهایت سه تنه عصبی خارج می شود که از زیر استخوان ترقوه به سمت دست حرکت می کنند و عصب دهی حسی و حرکتی گردن و شانه و تمامی دست را بر عهده دارند.
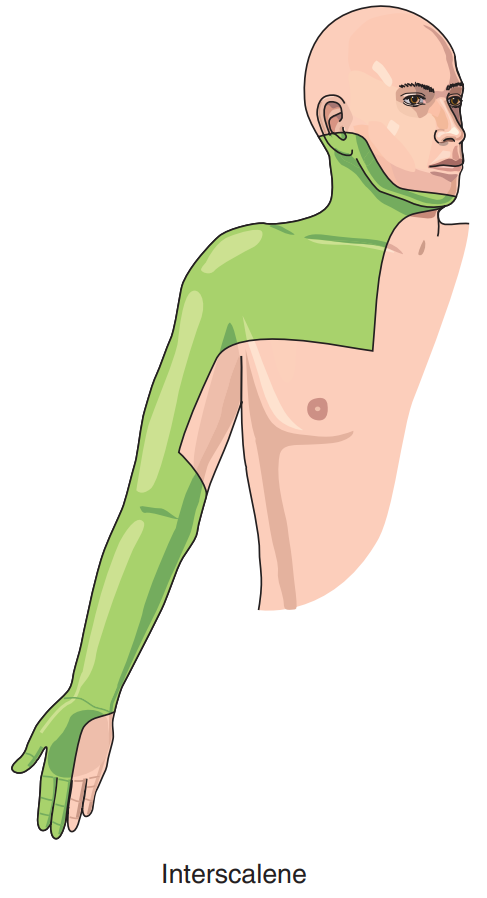
در کنار گردن عضلاتی به نام عضلات اسکالن قرار دارند که در روش اینتراسکالن، سوزن از بین این عضلات به سمت شبکه عصبی هدایت می شود. با توجه به اینکه در روش اینتراسکالن سوزن نسبت به دیگر روش ها در قسمت های اولیه تر شبکه عصبی قرار می گیرد، بلاک با این روش باعث بی حسی و بی دردی در منطقه وسیع تری می شود.
در تصویر زیر این شبکه عصبی با هایلایت سبز و عضلات اسکالن با هایلایت قرمز نشان داده شده است:
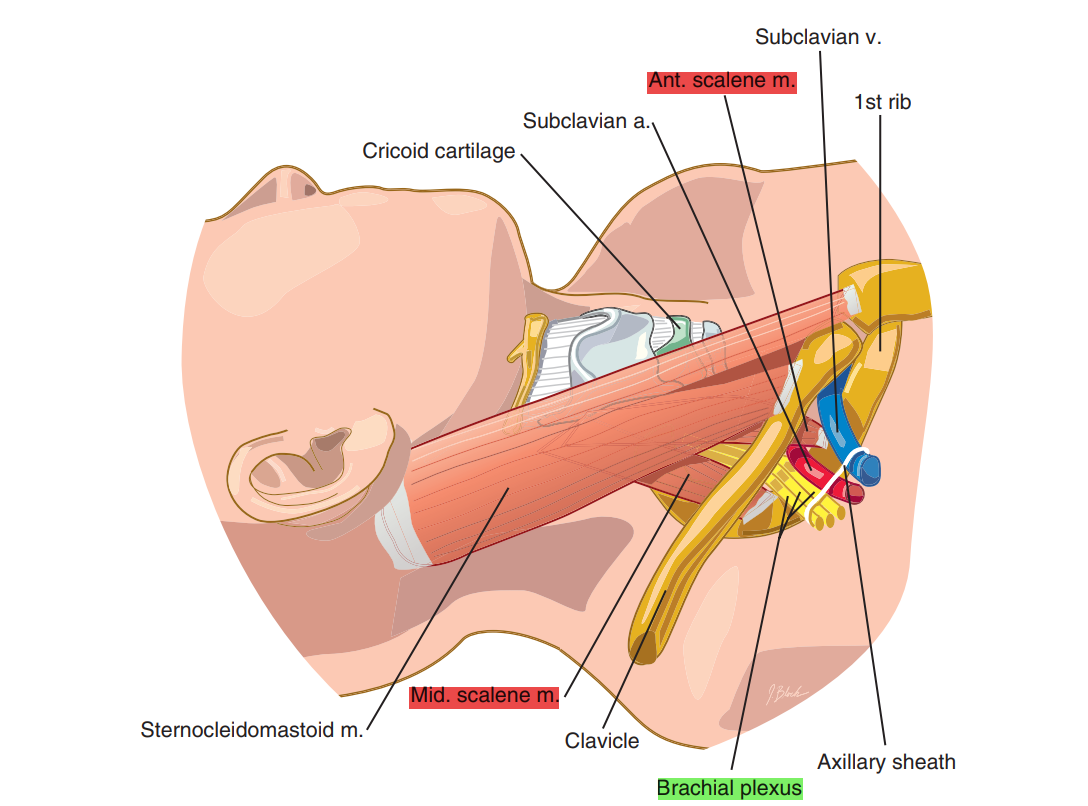
منطقه تحت تاثیر در بلاک شبکه بازویی با روش اینتراسکالن:
برتری های تصویربرداری سونوگرافی
در گذشته به دلیل عدم دسترسی به تصویربرداری های همزمان حین تزریق، اکثر تزریقات مدیریت درد با استفاده از مشخص کردن ساختار های آناتومیک بدن با لمس محل تزریق انجام می شدند. عیب این روش ها دقت پایین آن ها در مشخص کردن محل دقیق تزریق و امکان اشتباه قرار گرفتن سوزن داخل بدن (به دلیل عدم مشاهده آن با تصویربرداری همزمان) است.
در حال حاضر از تصویربرداری های همزمان بسیاری مانند فلوروسکوپی، سونوگرافی و CT Scan برای مشاهده ساختار های داخلی بدن و هدایت سوزن به سمت هدف استفاده می شود. تصویربرداری سونوگرافی یکی از در دسترس ترین روش های انجام تصویربرداری همزمان حین تزریقات است. سونوگرافی برتری هایی نسبت به دیگر روش ها دارد که از بین آن ها می توان به مشاهده عروق حین تزریق و جلوگیری از تزریق داخل عروقی و عدم تابش پرتو های یونیزان به بیمار (تصویربرداری با پرتوهای یونیزان مانند فلورسکوپی در خانم های باردار ممنوع است) اشاره کرد.
همچنین پزشک می تواند با مشاهده ساختار های داخل قبل از تزریق، روش مناسب را برای بیمار انتخاب کند. استفاده از تصویربرداری همزمان دقت و موفقیت تزریق را بالا می برد، عوارض جانبی احتمالی را به شدت کاهش می دهد و به دلیل بالا تر رفتن دقت تزریق، میزان داروی مورد نیاز برای اثربخشی تزریق کاهش پیدا می کند. به دلیل عدم عبور مناسب امواج فراصوت از بافت چربی در افراد با چاقی شدید معمولا از نوع دیگری از تصویربرداری استفاده می شود.
کاربرد ها
بلاک شبکه عصبی بازویی برای تشخیص و درمان درد های گردن، شانه و دست کاربرد دارد. کاربرد تشخیصی به این صورت است که اگر بعد از انجام بلاک درد بیمار کنترل شد یعنی این شبکه عصبی در ایجاد درد برای بیمار نقش داشته است یا پیام های درد را منتقل می کرده است.
دیگر کاربرد این بلاک ایجاد بی حسی برای اعمال جراحی شانه و دست است و روش اینتراسکالن به دلیل ایجاد بی دردی در ناحیه ای وسیع تر نسبت به دیگر روش ها روش انتخابی برای ایجاد بی حسی برای اعمال جراحی است.
دیگر استفاده بلاک شبکه بازویی در کنترل درد های حاد و اورژانسی مانند درد های ناشی از سرطان شانه و گردن و دست و به خصوص تومور مهاجم به شبکه بازویی، درد ناشی از تروما (آسیب فیزیکی)، درد ناشی از هرپس زوستر حاد (زونا) و درد های ناشی از نوریت (التهاب عصب) شبکه عصبی بازویی است. از این بلاک می توان برای درمان دیستروفی سمپاتیکی رفلکسی (اختلال اعصاب سمپاتیکی که باعث قرمزی، درد سوزشی و حساسیت به لمس می شود) نیز استفاده کرد.
در بیمارانی که به دلیلی مانند سرطان نیاز به انجام این بلاک می کنند اما دردشان بعد از مدتی دوباره عود می کند می توان از بلاک دائمی (تخریب عصب) استفاده کرد. برای پیشبینی مقدار بی دردی بعد از بلاک دائمی و مقدار اختلال حرکتی بعد از آن، ابتلا چند بلاک موقتی انجام می شود تا بتوان اثر بلاک دائمی را پیشبینی کرد.
ممنوعیت ها
در بیماران با اختلال انعقادی (به دلیل مصرف دارو و یا بیماری) باید قبل از انجام تزریق اختلال را برطرف کرد. در مواردی که اختلال انعقادی به علت دارو باشد (مانند افرادی که دارو های قلبی مصرف می کنند) باید با صلاح دید پزشک این دارو ها قبل از انجام تزریق قطع شوند. البته در افراد مبتلا به سرطان ممکن است به دلیل درد شدید و با توجه به مقدار اختلال انعقادی این بلاک را تحت شرایط خاص و با توجه به تصمیم پزشک انجام داد.
در صورت ابتلا بیمار به ضعف سیستم ایمنی (افراد مبتلا به دیابت، سرطان، ایدز، مصرف طولانی کورتیکواستروئید ها) باید در پیگیری ها به دنبال نشانه های عفونت گشت تا در صورت بروز درمان شود. تزریق در صورت ابتلا بیمار به عفونت محل تزریق و یا عفونت گسترده در بدن ممنوع است و باید بعد از درمان عفونت انجام شود.
نحوه انجام بلاک
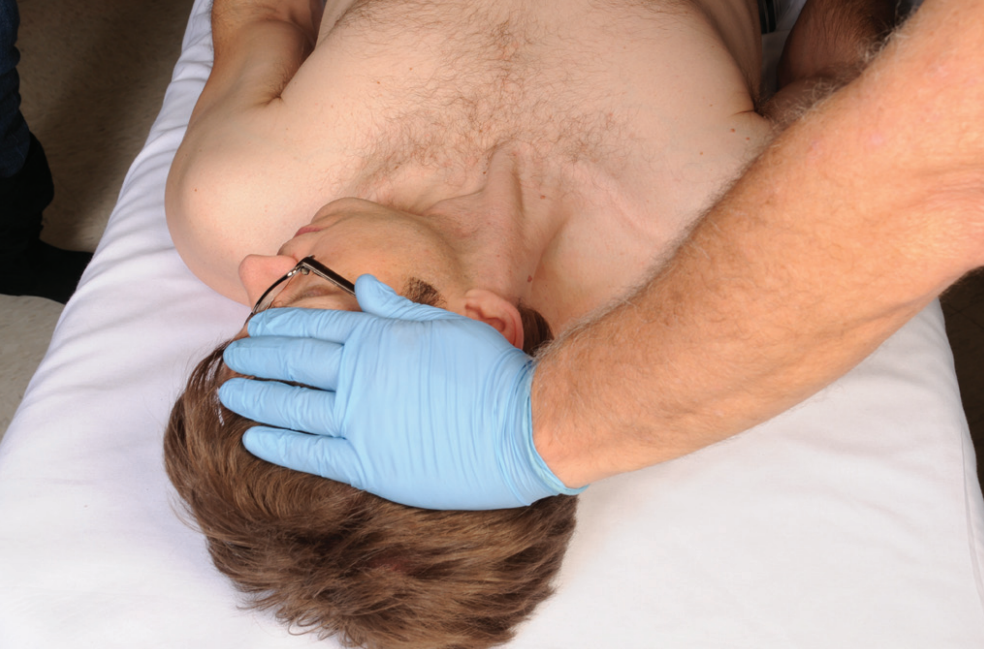
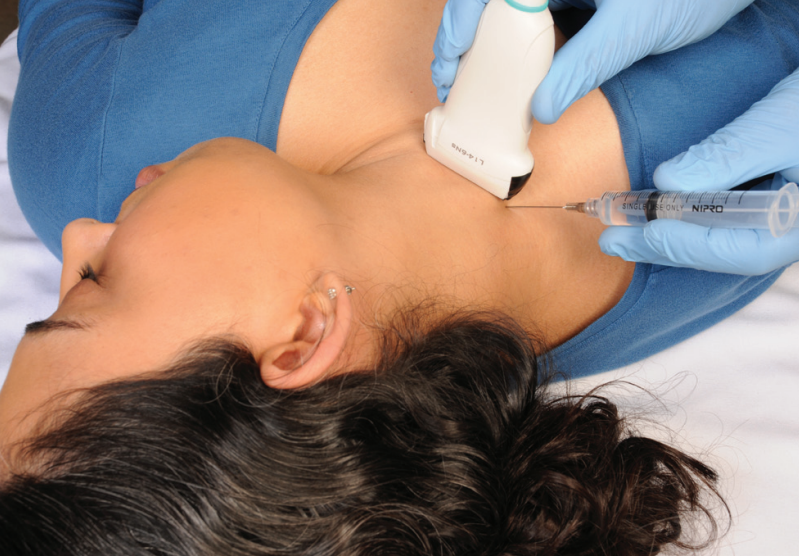
برای انجام بلاک شبکه عصبی بازویی با روش اینترسکالن سوزن از سمت کنار گردن، از بین عضلات اسکالن، با تصویربرداری همزمان سونوگرافی به سمت این شبکه عصبی هدایت می شود. بیمار به حالت خوابیده به پشت قرار می گیرد و سر خود را به سمت مقابل می چرخاند تا سمت آسیب دیده به سمت بالا قرار بگیرد. بعد از قرارگیری بیمار در حالت مناسب پروب سونوگرافی روی گردن بیمار قرار می گیرد و محل ورود سوزن با کمک تصویربرداری و لمس عضلات گردن مشخص می شود. در نهایت سوزن با کمک تصویربرداری همزمان سونوگرافی وارد بافت می شود و تزریق انجام می شود.
نحوه قرارگیری بیمار:
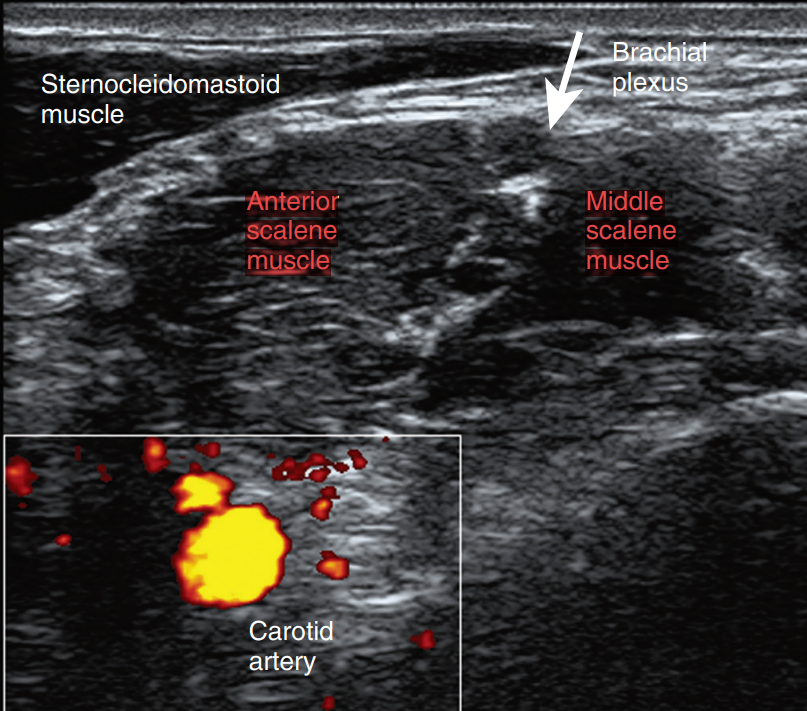
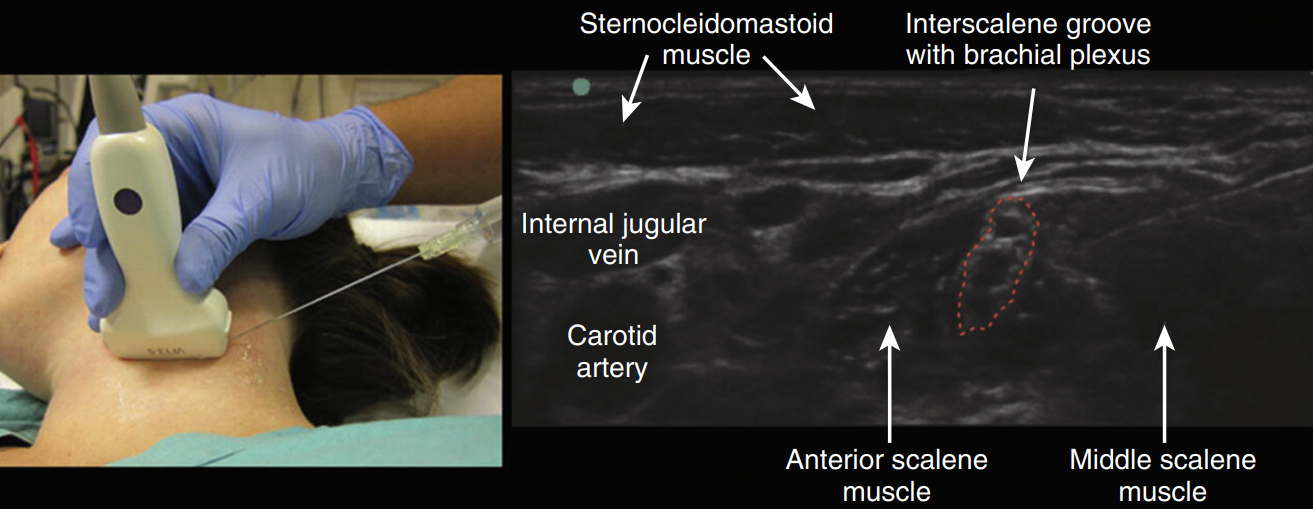
تصویر سونوگرافی نشان دهنده ساختار های داخلی گردن (عضلات اسکالن با هایلایت قرمز، عروق با رنگ زرد، و شبکه بازویی با فلش نشان داده شده اند):
نحوه انجام بلاک:
نحوه انجام بلاک و تصویر سونوگرافی نشان دهنده سوزن در محل شبکه عصبی بازویی:
عوارض جانبی احتمالی و روش های پیشگیری
تمام بیماران بعد از انجام تزریق تا مدتی تحت نظر قرار می گیرند تا اثربخشی تزریق ارزیابی شود و از اتفاق نیافتادن عوارض جانبی احتمالی اطمینان حاصل شود. به دلیل وجود عروق بسیار در بافت گردن ممکن است هماتوم (تجمع خون در بافت) ایجاد شود. برای جلوگیری از تشکیل هماتوم می توان از سوزن های نازک، گذاشتن پک های سرد روی محل تزریق تا 20 دقیقه و یا فشار دادن محل ورود سوزن بعد از تمام شدن تزریق استفاده کرد.
با کمک تصویربرداری همزمان سونوگرافی و مشاهده سوزن در تمام طول مدت تزریق، آسیب دیدن ساختار های مجارو مانند شریان و ورید های ناحیه، تزریق داخل عروقی (که می تواند باعث مسمومیت بیمار شود) ، تزریق به فضا های عمقی تر و لایه های پوشاننده نخاع، آسیب دیدن اعصاب نخاعی توسط سوزن و یا پونوموتوراکس (سوارخ شدن پرده های پوشاننده ریه که می تواند باعث تنگی نفس شود) به ندرت اتفاق می افتد و می توان از این گونه عوارض جلوگیری کرد.
در روش اینتراسکالن معمولا عصب فرنیک (که مسئول عصب دهی به دیافراگم است) و در مواردی عصب راجعه حنجره (که مسئول عصب دهی به تار های صوتی است) نیز بلاک می شوند که به خودی خود خطرناک نیستند اما در بیمارانی که بیماری ریوی دارند بلاک شدن همزمان این دو عصب به همراه بیماری زمینه ای تنفسی می تواند باعث تنگی نفس بیمار شود. با توجه به مسیر سوزن (از بالای قفسه سینه و کنار گردن) پونوموتوراکس در این روش انجام بلاک شبکه عصبی بازویی نسبت به دیگر روش ها کمتر اتفاق می افتد.
دیگر عارضه احتمالی این تزریق افزایش درد موقتی است که در بعضی از بیماران اتفاق می افتد و به دلیل ورود سوزن به بافت است و خود به خود بهبود پیدا می کند. عفونت محل تزریق به ندرت و اکثرا در بیماران با نقص سیستم ایمنی (دیابت، سرطان، …) اتفاق می افتد و به دلیل انجام پروسیجر به صورت استریل نادر است.
بلاک عصب به معنی مسدود کردن انتقال های پیام درد با استفاده از تزریق مواد بی حسی (در بلاک موقتی) و مواد تخریب کننده عصب (در بلاک دائمی) گفته می شود. در مواردی دارو های ضد التهابی نیز به محل عصب تزریق می شوند که باعث کاهش التهاب عصب و شروع فرآیند بهبودی می شوند. در روش رادیوفرکوئنسی به جای تخریب عصب با مواد کشنده عصب از سوزن خاصی استفاده می شود که با تولید امواج رادیویی عصب را تخریب می کند. در این روش به دلیل عدم نیاز به تزریق دارو عوارض ناشی از تزریق در محل اشتباه هیچ گاه اتفاق نمی افتد.
آناتومی مفاصل فست گردنی
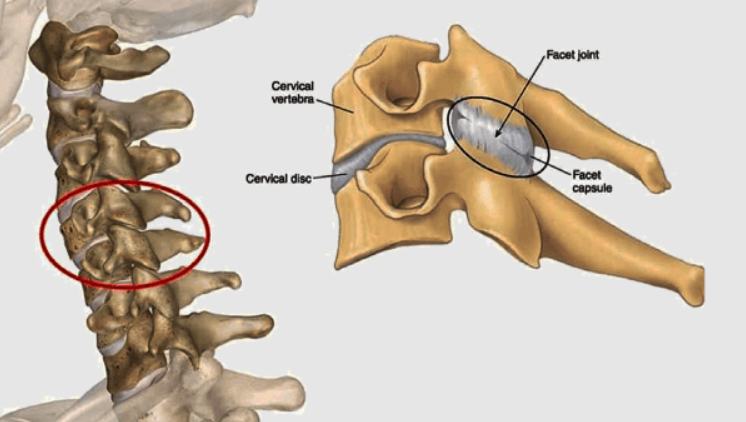
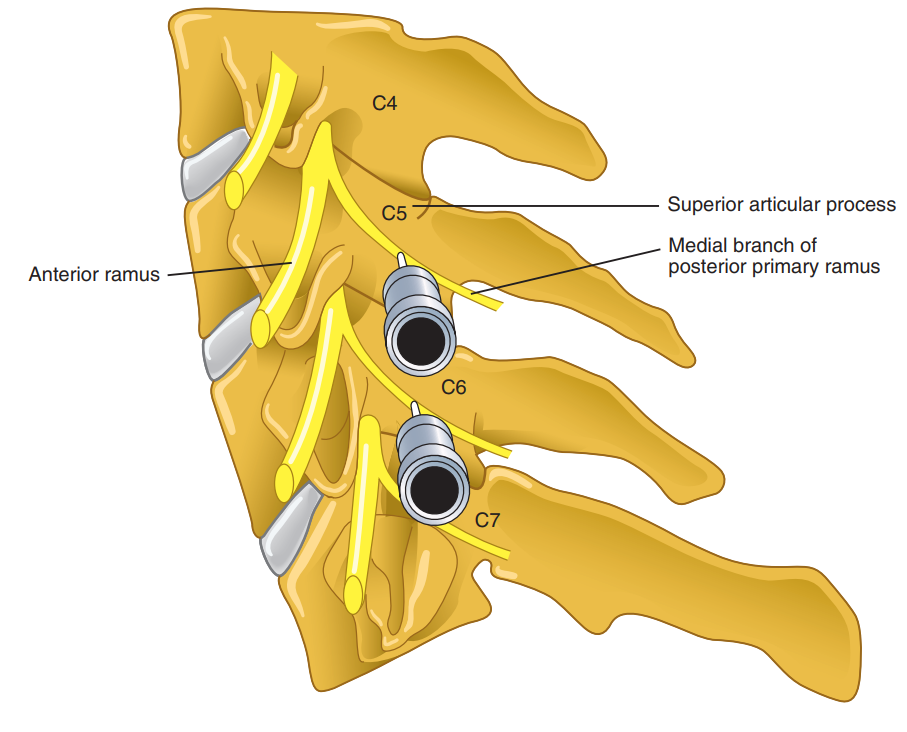
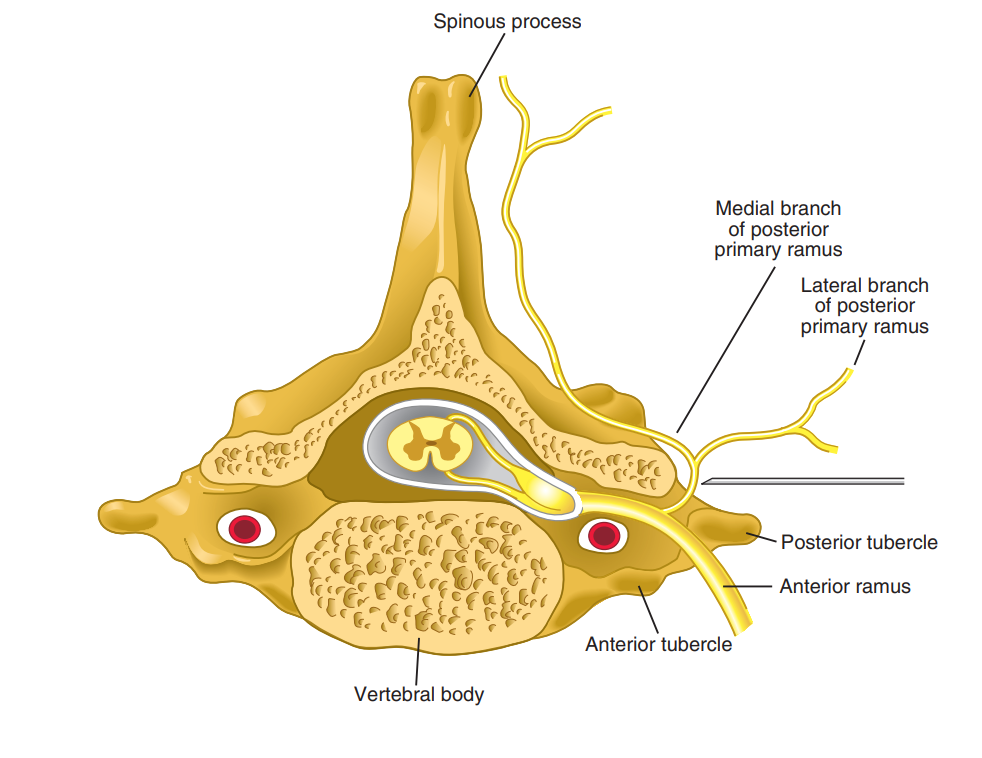
مفاصل فست در دوطرف ستون فقرات قرار دارند و از به هم رسیدن دو برجستگی استخوان (یکی از مهره بالایی و دیگر از مهره پایینی) تشکیل می شود. این مفصل توسط شاخه میانی اعصاب نخاعی (اعصابی که مستقیما از نخاع خارج می شوند) عصب دهی شوند. هر مفصل فست از دو عصب شاخه میانی عصب می گیرد، یکی از عصب نخاعی بالا مفصل و دیگری از عصب نخاعی پایین مفصل، بنابراین برای بلاک کردن مفصل باید هر دو شاخه میانی بلاک شوند.
در تصویر زیر این مفصل نشان داده شده اند:
علل مختلفی مانند آرتریت و یا تروما (آسیب فیزیکی) گردن می توانند باعث التهاب و دردناک شدن این مفاصل شوند. درد مفاصل فست معمولا به صورت درد گردن یا سردرد در ناحیه پشت سر تظاهر پیدا می کند و در مواردی نیز ممکن است باعث درد در ناحیه شانه یا قسمت بالای ترقوه شود.
برتری های تصویربرداری فلوروسکوپی
در گذشته به دلیل عدم دسترسی به تصویربرداری های همزمان حین تزریق، اکثر تزریقات مدیریت درد با استفاده از مشخص کردن ساختار های آناتومیک بدن با لمس محل تزریق انجام می شدند. عیب این روش ها دقت پایین آن ها در مشخص کردن محل دقیق تزریق و امکان اشتباه قرار گرفتن سوزن داخل بدن (به دلیل عدم مشاهده آن با تصویربرداری همزمان) است. در حال حاضر از تصویربرداری های همزمان بسیاری مانند فلوروسکوپی، سونوگرافی و CT Scan برای مشاهده ساختار های داخلی بدن و هدایت سوزن به سمت هدف استفاده می شود. تصویربرداری فلوروسکوپی یکی از روتین ترین روش های انجام تصویربرداری همزمان حین تزریقات است.
فلوروسکوپی برتری هایی نسبت به دیگر روش ها دارد که از بین آن ها می توان به امکان تزریق ماده حاجب (برای تایید درست قرار گرفتن محل نوک سوزن) و عبور پرتو ها از بافت چربی (این موضع در افراد با چاقی شدید کمک کننده است) اشاره کرد. همچنین پزشک می تواند با مشاهده ساختار های داخل قبل از تزریق، روش مناسب را برای بیمار انتخاب کند. استفاده از تصویربرداری همزمان دقت و موفقیت تزریق را بالا می برد، عوارض جانبی احتمالی را به شدت کاهش می دهد و به دلیل بالا تر رفتن دقت تزریق، میزان داروی مورد نیاز برای اثربخشی تزریق کاهش پیدا می کند. به دلیل استفاده از پرتو های یونیزان در این نوع تصویربرداری، استفاده از آن در خانم ها باردار توصیه نمی شود.
کاربرد ها
بلاک دائمی مفاصل فست برای درمان درد های گردن، پشت سر یا شانه ها ناشی از التهاب مفاصل فست کاربرد دارد. در بیمارانی که بعد از انجام بلاک موقتی کاهش درد دارند اما بعد از مدتی دوباره درد بیمار عود می کند از بلاک دائمی برای ایجاد بی درد استفاده می شود. لازم به ذکر است که قبل از انجام بلاک دائمی باید حداقل دو نوبت بلاک موقتی انجام شود تا بتوان اثربخشی بلاک دائمی را پیشبینی کرد.
ممنوعیت ها
در بیماران با اختلال انعقادی (به دلیل مصرف دارو و یا بیماری) باید قبل از انجام تزریق اختلال را برطرف کرد. در مواردی که اختلال انعقادی به علت دارو باشد (مانند افرادی که دارو های قلبی مصرف می کنند) باید با صلاح دید پزشک این دارو ها قبل از انجام بلاک قطع شوند. در صورت ابتلا بیمار به ضعف سیستم ایمنی (افراد مبتلا به دیابت، سرطان، ایدز، مصرف طولانی کورتیکواستروئید ها) باید در پیگیری ها به دنبال نشانه های عفونت گشت تا در صورت بروز درمان شود. انحام بلاک در صورت ابتلا بیمار به عفونت محل ورود سوزم و یا عفونت گسترده در بدن ممنوع است و باید بعد از درمان عفونت انجام شود.
نحوه انجام بلاک
برای انجام بلاک دائمی مفاصل فست گردن با روش رادیوفرکوئنسی شاخه میانی سوزن از سمت پشت گردن، با تصویربرداری همزمان فلوروسکوپی به سمت عصب شاخه میانی هدایت می شود. بیمار به حالت خوابیده به شکم قرار می گیرد تا پشت گردن به سمت بالا باشد. بعد از قرارگیری بیمار در حالت مناسب محل ورود سوزن با کمک تصویربرداری و لمس استخوان های پشت سر و گردن مشخص می شود. در نهایت سوزن با کمک تصویربرداری همزمان فلوروسکوپی وارد بافت می شود و تزریق انجام می شود.
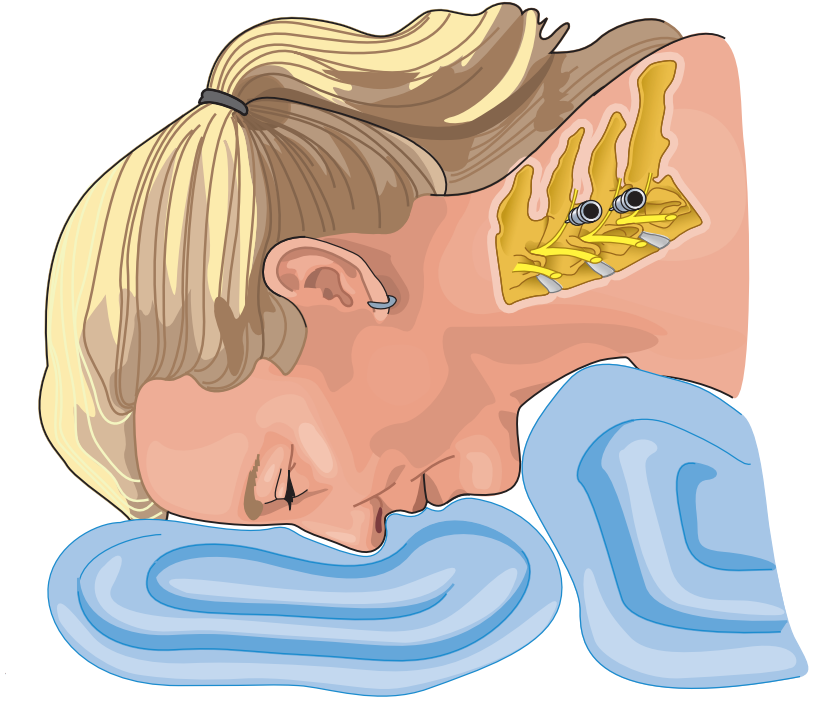
نحوه قرارگیری بیمار و انجام بلاک:
نحوه انجام بلاک:
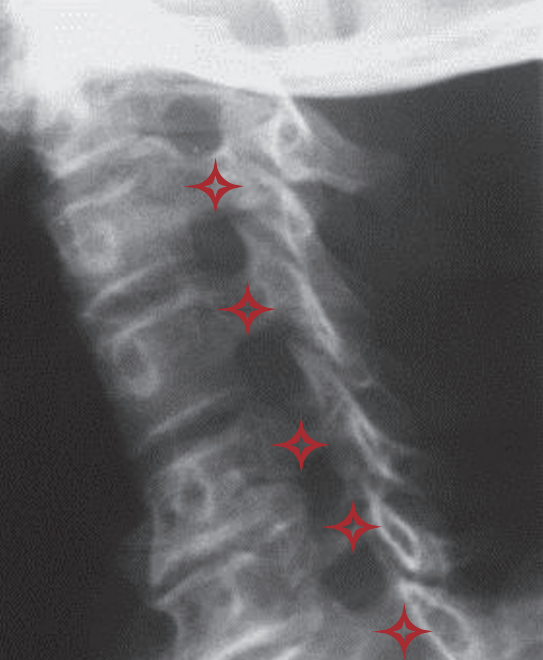
محل قرارگیری سوزن در تصویر فلوروسکوپی:
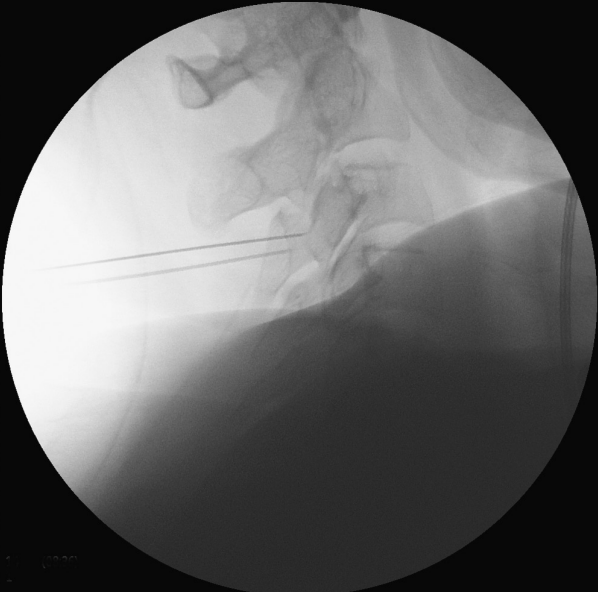
تصویر فلوروسکوپی سوزن در محل اعصاب شاخه میانی:
عوارض جانبی احتمالی و روش های پیشگیری
تمام بیماران بعد از انجام تزریق تا مدتی تحت نظر قرار می گیرند تا اثربخشی بلاک ارزیابی شود و از اتفاق نیافتادن عوارض جانبی احتمالی اطمینان حاصل شود. به دلیل وجود عروق بسیار در بافت گردن ممکن است هماتوم (تجمع خون در بافت) ایجاد شود. برای جلوگیری از تشکیل هماتوم می توان از سوزن های نازک، گذاشتن پک های سرد روی محل تزریق تا 20 دقیقه و یا فشار دادن محل ورود سوزن بعد از تمام شدن تزریق استفاده کرد. با کمک تصویربرداری همزمان فلوروسکوپی و مشاهده سوزن در تمام طول مدت تزریق، آسیب دیدن ساختار های مجارو مانند شریان و ورید های ناحیه، آسیب به لایه های پوشاننده نخاع و یا آسیب دیدن اعصاب نخاعی توسط سوزن به ندرت اتفاق می افتد و می توان از این گونه عوارض جلوگیری کرد. دیگر عارضه احتمالی این تزریق افزایش درد موقتی است که در بعضی از بیماران اتفاق می افتد و به دلیل ورود سوزن به بافت است و خود به خود بهبود پیدا می کند. عفونت محل تزریق به ندرت و اکثرا در بیماران با نقص سیستم ایمنی (دیابت، سرطان، …) اتفاق می افتد و به دلیل انجام پروسیجر به صورت استریل نادر است.
نکات کلینیکی
بلاک مفاصل فست گردنی معمولا همراه با بلاک مفصل بالاترین مهره گردنی و استخوان پس سری (مفصل آتلانتو-اکسیپیتال) انجام می شود چون در بسیاری از بیماری هایی که مفصال فست گردنی آسیب می بینند این مفصل نیز درگیر است و نیاز به درمان دارد.
بلاک اپیدورال گردنی (Cervical epidural) با روش ترانس فورامینال (Transforaminal) تحت گاید سونوگرافی
بلاک عصب به معنی مسدود کردن انتقالهای پیام درد با استفاده از تزریق مواد بی حسی (در بلاک موقتی) و مواد تخریب کننده عصب (در بلاک دائمی) گفته میشود. در مواردی داروهای ضد التهابی نیز به محل عصب تزریق میشوند که باعث کاهش التهاب عصب و شروع فرآیند بهبودی میشوند.
آناتومی فضای اپیدورال گردنی
نخاع در تمام طول ستون فقرات، در داخل مهرهها، توسط 3 لایه مختلف پوشیده شده است که خارجیترین لایه دورا (Dura) نام دارد. به فضای بین این لایه و سطح داخلی مهرههای ستون فقرات فضای اپیدورال گفته میشود که با بافت چربی و عروق پر شده است.
در تصویر زیر این فضا با هایلایت سبز نشان داده شده اسـت:
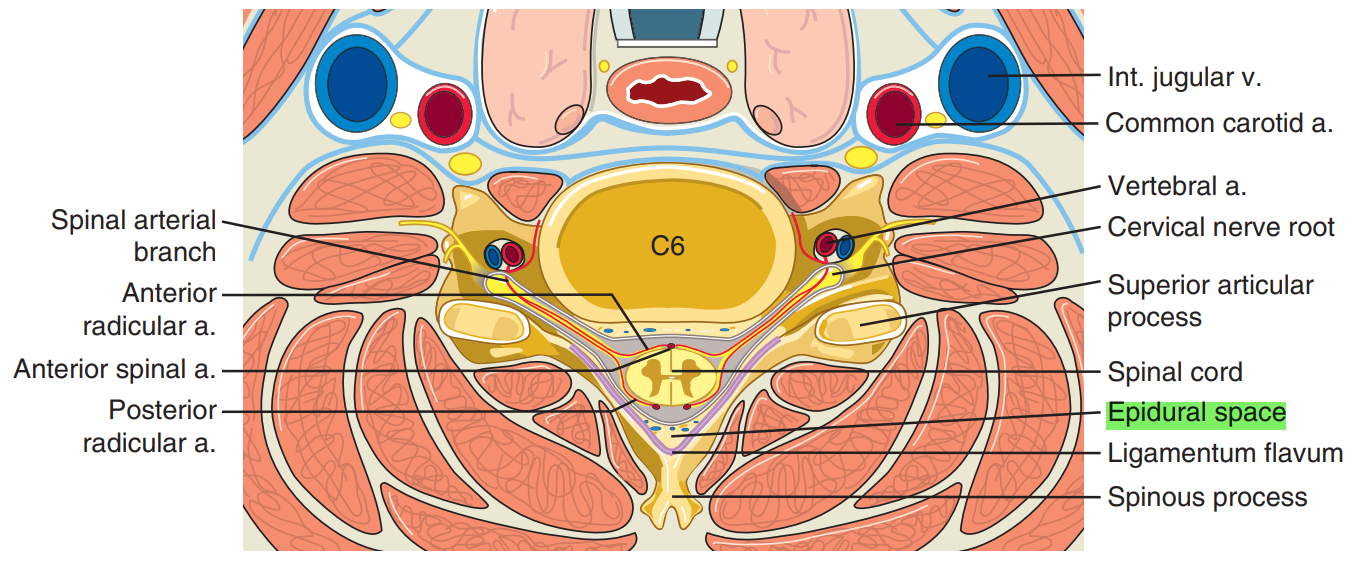
به دلیل نزدیکی این لایه با نخاع میتوان برای انجام بلاک اعصاب نخاعی (اعصابی که مستقیماً از نخاع خارج میشوند) از تزریق داروهای بی حسی به داخل این فضا استفاده نمود.
برتریهای تصویربرداری سونوگرافی
در گذشته به دلیل عدم دسترسی به تصویربرداریهای همزمان حین تزریق، اکثر تزریقات مدیریت درد با استفاده از مشخص کردن ساختارهای آناتومیک بدن با لمس محل تزریق انجام میشدند. عیب این روشها دقت پایین آنها در مشخص کردن محل دقیق تزریق و امکان اشتباه قرار گرفتن سوزن داخل بدن (به دلیل عدم مشاهده آن با تصویربرداری همزمان) است.
در حال حاضر از تصویربرداریهای همزمان بسیاری مانند فلوروسکوپی، سونوگرافی و CT Scan برای مشاهده ساختارهای داخلی بدن و هدایت سوزن به سمت هدف استفاده میشود. تصویربرداری سونوگرافی یکی از در دسترس ترین روشهای انجام تصویربرداری همزمان حین تزریقات است. سونوگرافی برتریهایی نسبت به دیگر روشها دارد که از بین آنها میتوان به مشاهده عروق حین تزریق و جلوگیری از تزریق داخل عروقی و عدم تابش پرتوهای یونیزان به بیمار (تصویربرداری با پرتوهای یونیزان مانند فلورسکوپی در خانمهای باردار ممنوع است) اشاره کرد.
همچنین پزشک میتواند با مشاهده ساختارهای داخل قبل از تزریق، روش مناسب را برای بیمار انتخاب کند. استفاده از تصویربرداری همزمان دقت و موفقیت تزریق را بالا میبرد، عوارض جانبی احتمالی را به شدت کاهش میدهد و به دلیل بالاتر رفتن دقت تزریق، میزان داروی مورد نیاز برای اثربخشی تزریق کاهش پیدا میکند. به دلیل عدم عبور مناسب امواج فراصوت از بافت چربی در افراد با چاقی شدید معمولاً از نوع دیگری از تصویربرداری استفاده میشود.
کاربردها
در روش ترانس فورامینال برخلاف روش ترانس لامینار (با عبور سوزن از خط وسط پشت گردن) انجام این بلاک، سوزن از کنار مهرههای گردنی به سمت فضای اپیدورال هدایت میشود. بلاک اپیدروال گردنی با روش ترانس فورامینال روش ارجح انجام این بلاک نیست چون معمولاً عوارض این روش از روش ترانس لامینار بیشتر است اما در بیماریهایی که درگیری فقط یک عصب نخاعی مطرح است، مانند رادیکولوپاتی گردنی (که جلوتر توضیح داده میشود) اثربخشی این روش معمولاً بیشتر از روش ترانس لامینار است.
بلاک اپیدورال گردنی برای تشخیص و درمان دردهای گردن، سر، شانهها و دستها کاربرد دارد. کاربرد تشخیصی به این صورت است که اگر بعد از انجام بلاک درد بیمار کنترل شد یعنی عصب نخاعی بلاک شده در ایجاد درد برای بیمار یا انتقال پیامهای درد نقش داشته است. در صورتی که برای کنترل درد نیاز به انجام بلاک دائمی اعصاب نخاعی باشد (مانند افراد مبتلا به سرطان) میتوان با انجام بلاک اپیدورال و بلاک کردن موقتی عصب نخاعی مسئول میزان بی دردی و اختلال حرکتی بعد از انجام بلاک دائمی را پیشبینی کرد.
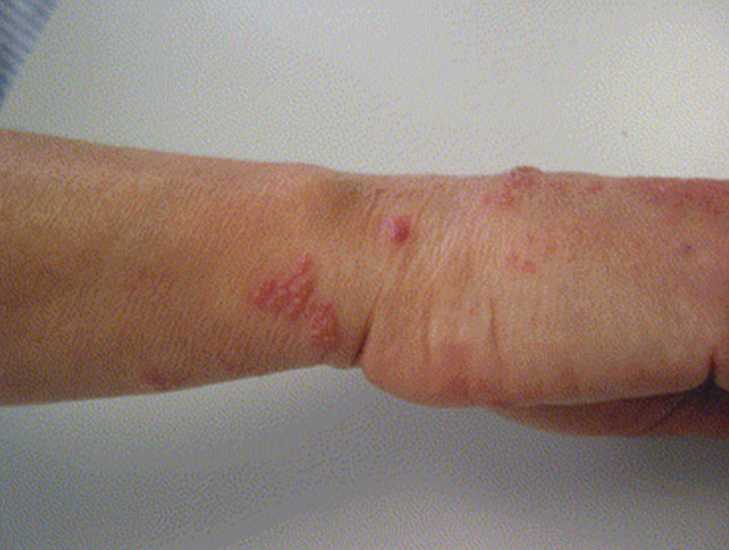
دیگر استفاده بلاک اپیدورال گردنی در کنترل دردهای حاد و اورژانسی مانند درد بعد از جراحی، درد ناشی از تروما (آسیب فیزیکی)، درد ناشی از هرپس زوستر حاد (زونا) و دردهای ناشی از سرطان در سر و گردن و شانه و دستها است. از دیگر شرایط حادی که میتوان درد با انجام بلاک اپیدورال کنترل کرد دردهای ناشی از نارسایی عروقی (مانند درد ناشی از سرمازدگی اندامها) و مسمومیت با ارگوتامین است.
در تصویر زیر بیمار مبتلا به هرپس زوستر در ناحیه دست نشان داده است:
این بلاک برای کنترل درد و درمان بیماریهای مزمن و خوش خیم زیر کاربرد دارد:
رادیکولوپاتی گردنی (تحت فشار قرار گرفتن اعصاب نخاعی گردنی که باعث درد منتشر شونده از گردن به شانهها و دستها میشود)، اسپوندیلوزیس گردنی، درد بعد از لایمنکتومی گردن، سردرد تنشی (Tension)، درد عضو شبح (درد در اندامی که قطع شده است)، درد شکستگی مهرههای گردنی، درد نوروپاتی (اختلال اعصاب) ناشی از دیابت، نوروپاتی ناشی از شیمی درمانی، نورالژی (اختلال اعصاب که باعث درد میشود) بعد از ابتلا به هرپس، دیستروفی سمپاتیکی رفلکسی (اختلال اعصاب سمپاتیکی که باعث قرمزی، درد سوزشی و حساسیت به لمس میشود)، و سندرومهای درد شانه و گردن.
در مطالعات جدید نشان داده است که در صورت نیاز به قطع کردن اندام میتوان با انجام بلاک اپیدورال قبل از قطع کردن اندام از به وجود آمدن درد عضو شبح بعد از قطع کردن اندام جلوگیری کرد.
در افراد مبتلا به سرطان یا تومور در ناحیه سر، صورت، گردن، ستون فقرات، شانهها، دستها و قسمت فوقانی قفسه سینه میتوان با انجام بلاک اپیدورال درد ناشی از سرطان را کنترل نمود. بلاک اپیدورال گردنی به خصوص برای کنترل دردهای ناشی از تهاجم تومور به ستون فقرات مؤثر است.
تصویر MRI نشان دهنده تهاجم تومور به نخاع گردنی:

ممنوعیتها
در بیماران با اختلال انعقادی (به دلیل مصرف دارو و یا بیماری) باید قبل از انجام تزریق اختلال را برطرف کرد. در مواردی که اختلال انعقادی به علت دارو باشد (مانند افرادی که داروهای قلبی مصرف میکنند) باید با صلاح دید پزشک این داروها قبل از انجام تزریق قطع شوند.
در صورت ابتلا بیمار به ضعف سیستم ایمنی (افراد مبتلا به دیابت، سرطان، ایدز، مصرف طولانی کورتیکواستروئید ها) باید در پیگیریها به دنبال نشانههای عفونت گشت تا در صورت بروز درمان شود. تزریق در صورت ابتلا بیمار به عفونت محل تزریق و یا عفونت گسترده در بدن ممنوع است و باید بعد از درمان عفونت انجام شود.
نحوه انجام بلاک
برای انجام بلاک اپیدورال گردنی با روش ترانس فورامینال سوزن از سمت کنار- پشت گردن از فضای کناری بین مهرهها، با تصویربرداری همزمان سونوگرافی به سمت فضای اپیدورال هدایت میشود. بیمار به حالت خوابیده به پهلو قرار میگیرد تا محل ورود سوزن (کنار گردن) به سمت بالا باشد. بعد از قرارگیری بیمار در حالت مناسب پروب سونوگرافی روی گردن بیمار قرار میگیرد و با کمک تصویربرداری و لمس استخوانهای گردن محل ورود سوزن مشخص میشود. در نهایت سوزن با کمک تصویربرداری همزمان سونوگرافی وارد بافت میشود و تزریق انجام میشود.
نحوه قرارگیری بیمار و محل قرارگیری پروب سونوگرافی:
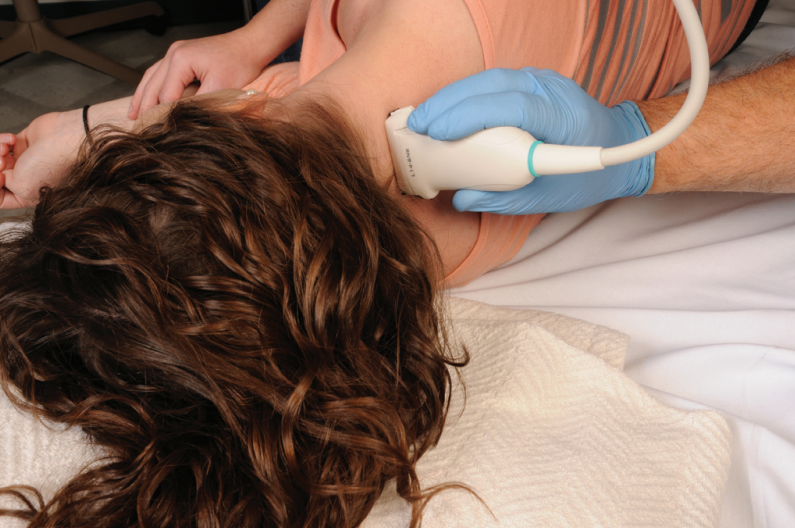
نحوه انجام بلاک:
تصویر سونوگرافی نشان دهنده ساختارهای داخلی گردن (فلش محل عصب نخاعی است):
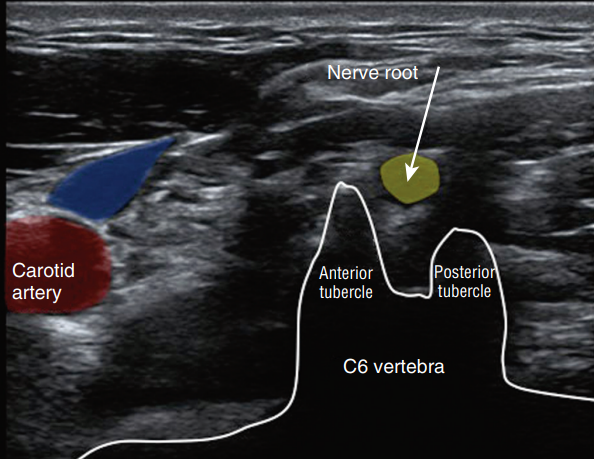
عوارض جانبی احتمالی و روشهای پیشگیری
تمام بیماران بعد از انجام تزریق تا مدتی تحت نظر قرار میگیرند تا اثربخشی تزریق ارزیابی شود و از اتفاق نیافتادن عوارض جانبی احتمالی اطمینان حاصل شود. به دلیل وجود عروق بسیار در بافت گردن ممکن است هماتوم (تجمع خون در بافت) ایجاد شود. برای جلوگیری از تشکیل هماتوم میتوان از سوزنهای نازک، گذاشتن پکهای سرد روی محل تزریق تا 20 دقیقه و یا فشار دادن محل ورود سوزن بعد از تمام شدن تزریق استفاده کرد.
با کمک تصویربرداری همزمان سونوگرافی و مشاهده سوزن در تمام طول مدت تزریق، آسیب دیدن ساختارهای مجارو مانند شریان و وریدهای ناحیه (که میتواند باعث خونریزی خود محدود شونده شود)، تزریق داخل عروق فضای اپیدورال (که میتواند باعث مسمومیت بیمار شود)، تزریق به فضاهای عمقیتر پوشاننده نخاع (که ممکن است باعث بی حسی کلی نخاعی به صورت خود محدود شونده شود) و یا آسیب دیدن اعصاب نخاعی توسط سوزن به ندرت اتفاق می افتد و میتوان از این گونه عوارض جلوگیری کرد. عوارض خطرناکتر مانند تزریق به فضاهای عمقیتر و تزریق داخل عروق فضای اپیدورال تقریباً هیچگاه اتفاق نمیافتند و میزان بروز آنها حدود 0.5% است اما باید تمام بیماران تا مدتی تحت نظر قرار بگیرند تا از به وجود نیامدن این عوارض اطمینان حاصل شود. لازم به ذکر است که احتمال آسیب دیدن اعصاب نخاعی توسط نوک سوزن در این روش، بیشتر از روش ترانس لامینار است اما حتی با وجود احتمال بالاتر، این عارضه به ندرت اتفاق می افتد.
دیگر عارضه احتمالی این تزریق افزایش درد موقتی است که در بعضی از بیماران اتفاق می افتد و به دلیل ورود سوزن به بافت است و خود به خود بهبود پیدا میکند. عفونت محل تزریق به ندرت و اکثراً در بیماران با نقص سیستم ایمنی (دیابت، سرطان، …) اتفاق می افتد و به دلیل انجام پروسیجر به صورت استریل نادر است.
درد در ناحیه دور ناف ممکن است از دلایل مختلفی ناشی شود. در زیر برخی از دلایل متداول و راههای درمان درد در ناحیه دور ناف را بررسی میکنیم:
1. التهاب ناف: التهاب ناف یا امبیلیکیتیس ممکن است به دلیل عفونت باکتریایی یا ویروسی در ناحیه ناف ایجاد شود. درمان شامل استفاده از آنتیبیوتیکها برای عفونت باکتریایی، استفاده از آنتیویروسها برای عفونت ویروسی، استفاده از گرمای موضعی و استفاده از ضد التهابها میشود.
2. آسیب ناحیه ناف: ضربه، فشار یا آسیب به ناحیه ناف میتواند به درد منجر شود. درمان شامل استفاده از یخ یا کمپرس سرد، استراحت و استفاده از ضد دردها میشود.
3. مشکلات گوارشی: برخی از مشکلات گوارشی مانند قولنج، گازهای روده، زخم معده و کولیت میتوانند به درد در ناحیه دور ناف منجر شوند. درمان مشکلات گوارشی شامل تغییرات در رژیم غذایی، مصرف داروها و مشاوره پزشکی متخصص است.
4. آپاندیسیت: در صورتی که درد در ناحیه دور ناف همراه با تشدید درد و تب باشد، ممکن است علت آن آپاندیسیت باشد. آپاندیسیت یک التهاب در بخشی از روده کوچک به نام آپاندیکس است. این بیماری نیاز به مراجعه فوری به پزشک و بستری در بیمارستان برای جراحی ضروری دارد.
5. دیستانزیون پروبلم: در برخی از موارد، درد در ناحیه دور ناف ممکن است به علت دیستانزیون پروبلم باشد. این مشکل مربوط به انتقال ناصحیح رودهها به ناحیه بین ناف و شکم است. درمان شامل تغییر رژیم غذایی، تمرینات ورزشی مربوطه و در موارد شدیدتر، جراحی ممکن است.
6. دیگر دلایل: درد در ناحیه دور ناف ممکن است به دلیل عوامل دیگری مانند تورم ناف، آسیب ناحیه ناف، عفونت مجاور، مشکلات عضلانی و اسکلتی، وجود تودههای خوشخیم یا خبیث در ناحیه ناف و… باشد. در این صورت، باید به پزشک خود مراجعه کرده و تشخیص دقیق را بررسی کنید.
در هر صورت، اگر با درد در ناحیه دور ناف مواجه هستید، بهتر است به پزشک خود مراجعه کنید. پزشک میتواند تشخیص دقیق را بررسی کند و بر اساس آن درمان مناسب را تجویز کند.
نارسایی آدرنال (Adrenal insufficiency) یک حالت پزشکی است که به علت کاهش عملکرد غده آدرنال (غدههای بالای کلیه) ایجاد میشود. غده آدرنال مسئول تولید هورمونهای مهمی است که در تنظیم استرس، فشار خون، سطح قند خون و عملکرد سیستم ایمنی نقش دارند.
نارسایی آدرنال میتواند به دو نوع تقسیم شود: نارسایی آدرنال اولیه (Primary adrenal insufficiency) و نارسایی آدرنال ثانویه (Secondary adrenal insufficiency).
– نارسایی آدرنال اولیه: در این نوع نارسایی آدرنال، غده آدرنال خود به خود کاهش عملکرد میکند. علت اصلی این نوع نارسایی معمولاً عوامل اتوایمیونیتریک مانند بیماری آدیسون (Addison’s disease) است که به دلیل تخریب آدرنال توسط سیستم ایمنی بدن ایجاد میشود.
– نارسایی آدرنال ثانویه: در این نوع نارسایی آدرنال، مشکل در غده آدرنال نیست، بلکه مشکل در سیگنالهایی است که از مغز و هیپوفیز (غده مغزی) به غده آدرنال میرسد. علل این نوع نارسایی میتواند شامل تومورها، عفونتها، ضایعات و عوامل دیگری باشد که باعث اختلال در تولید هورمونهای آدرنال میشوند.
علائم نارسایی آدرنال میتواند شامل خستگی شدید، ضعف عضلانی، تنگی نفس، افزایش اشتها، کاهش وزن، تهوع، افت فشار خون، تاری دید، اختلالات بینایی، افزایش ترشح آب در دهان و سطح قند خون پایین باشد.
درمان نارسایی آدرنال معمولاً شامل جایگزینی هورمونهایی است که توسط غده آدرنال تولید میشوند. این درمان معمولاً برای تمام عمر بیمار نیاز است و میزان و نحوه مصرف هورمونها بستگی به شدت نارسایی و وضعیت بیمار دارد. مهم است که با پزشک خود درباره تشخیص و درمان نارسایی آدرنال مشورت کنید.
درمان نارسایی آدرنال معمولاً شامل جایگزینی هورمونهایی است که توسط غده آدرنال تولید میشوند. در ادامه، راههای درمان نارسایی آدرنال را بررسی میکنیم:
1. جایگزینی هورمون: برای درمان نارسایی آدرنال، بیماران به طور مداوم هورمونهایی مانند هیدروکورتیزون (کورتیزون) و فلودروکورتیزون (فلورین) مصرف میکنند. این هورمونها بازسازی کورتیزول طبیعی بدن را تقویت میکنند و نقش آن در تنظیم استرس، فشار خون، سطح قند خون و عملکرد سیستم ایمنی را ایفا میکنند.
2. تنظیم جرعه: جرعه هورمونهای جایگزین بر اساس شدت و نوع نارسایی آدرنال و وضعیت بیمار تنظیم میشود. پزشک شما با بررسی نتایج آزمایشات و علائم شما، بهترین جرعه را برای شما تعیین خواهد کرد. ممکن است نیاز به تنظیم دقیق جرعه در طول زمان و در شرایط خاص مانند استرس و بیماری داشته باشید.
3. مدیریت استرس: بیماران با نارسایی آدرنال باید در برابر استرسهای بدنی و روحی مواظبت کنند. استفاده از جایگزینی هورمونها در شرایط استرسی مانند بیماری، عمل جراحی، تصادفات و سایر شرایط اضطراری میتواند لازم باشد.
4. آموزش خودمراقبتی: بیماران با نارسایی آدرنال باید آموزشهای خودمراقبتی را دریافت کنند. این شامل آشنایی با علائم نارسایی آدرنال، نحوه تنظیم جرعه هورمون، تغذیه سالم، مدیریت استرس و تعامل با پزشک معالج است.
5. اهتمام به سلامت عمومی: مراقبت از سلامت عمومی خود، از جمله رژیم غذایی سالم، فعالیت بدنی منظم، استراحت کافی و مدیریت استرس، میتواند به بهبود نارسایی آدرنال کمک کند. مصرف مواد محرک مانند قهوه و الکل را به حداقل برسانید و به جای آنها به مواد غذایی سالم و غنی از مواد مغذی توجه کنید.
6. پیگیری منظم با پزشک: برنامهریزی مناسب درمان نارسایی آدرنال نیازمند پیگیری منظم با پزشک است. پزشک شما ممکن است نیاز به تنظیم دقیق جرعه هورمونها داشته باشد و باید به طور منظم آزمایشات خون و مراجعات پزشکی را انجام دهید.
7. هشدار در موارد اضطراری: در شرایط اضطراری مانند بیماری شدید، آسیب جسمی، عمل جراحی و یا استرس شدید، باید به پزشک خود اطلاع دهید و توصیههای خاصی را که برای شما تعیین کرده است را اجرا کنید. ممکن است در این شرایط نیاز به تغییر در جرعه هورمونها یا مصرف هورمونهای اضافی داشته باشید.
8. اطلاع رسانی: به افراد نزدیک خود در مورد نارسایی آدرنال خود آگاهی بدهید تا در صورت بروز وضعیت اضطراری، بتوانند به شما کمک کنند. همچنین، همیشه کارت اطلاعات پزشکی خود را همراه داشته باشید که شامل نام و شماره تماس پزشک معالج، نوع نارسایی آدرنال شما و جرعه هورمونهایی که مصرف میکنید است.
مهم است که همیشه با پزشک خود درباره تشخیص و درمان نارسایی آدرنال مشورت کنید و همه توصیههای و دستورات او را رعایت کنید.
سنجش تراکم استخوان یک روش برای ارزیابی سلامت استخوانها و تشخیص احتمال ابتلا به بیماریهای استخوانی مانند اوستئوپروز (کاهش تراکم استخوان) است. چندین روش مختلف برای سنجش تراکم استخوان وجود دارد. در زیر، به برخی از این روشها اشاره میکنم:
1. دنسیتومتری (DXA): این روش از پرتو ایکس برای سنجش تراکم استخوان استفاده میکند. با استفاده از یک دستگاه DXA، تراکم استخوان در مناطق مختلف بدن اندازهگیری میشود، به ویژه در مناطقی مانند لگن، ناحیه پشتی شکم و ناحیه پشتی گردن فمور. این روش بسیار رایج و دقیق است و برای تشخیص اوستئوپروز استفاده میشود.
2. سونوگرافی استخوان: در این روش، امواج صوتی برای سنجش تراکم استخوان استفاده میشود. سونوگرافی استخوان به خصوص برای سنجش تراکم استخوان در مناطق مانند پا، کف پا و مچ دست استفاده میشود. این روش سریع و غیرمضر است، اما در مقایسه با DXA کمی کمدقتتر است.

3. سنجش تراکم استخوان کمیاب (QCT): این روش از تصاویر سی تی اسکن برای سنجش تراکم استخوان استفاده میکند. QCT به دقت تراکم استخوان را در نواحی مختلف بدن سنجیده و تصاویر سه بعدی استخوان را ایجاد میکند. این روش بیشتر در تحقیقات پزشکی و مطالعات علمی استفاده میشود.
4. سنجش تراکم استخوان با استفاده از رادیوگرافی: در این روش، تراکم استخوان با استفاده از تصاویر رادیوگرافی (X-ray) سنجیده میشود. این روش بسیار ساده و هزینهبر است، اما دقت آن کمتر از روشهای قبلی است.
درد پا از علائم شایع است، به ویژه اگر از مفاصل دردناک ناشی شود. درد پا به خودی خود از اهمیت برخوردار است و نباید نادیده گرفته شود. درد کف پا، مچ پا، زانو یا لگن معمولاً در مبحثی مجزا از درد پا بررسی میشود. در این مقاله، درد پا به دردی اشاره دارد که در هر نقطه از پا، از کشاله ران تا مچ پا، به استثنای مفصل ران و کف پا رخ میدهد. درد میتواند حاد (کوتاهمدت) یا مزمن (بلندمدت) باشد و از نظر شدت در مقیاسی از خفیف تا شدید، غالباً با استفاده از اعداد، درجهبندی میشود.
علت درد پا چیست؟
- آسیبهای ورزشی
علل بارز درد پا آسیبهایی هستند که احتمالاً هنگام شرکت در مسابقه ورزشی یا به دلیل وقوع سانحه و تصادف پیش میآیند، پزشکان از این نوع صدمات با عنوان تروما یاد میکنند. از آنجا که دلیل درد ناشی از ضربه دیدن پا مشخص است، درمان مناسب نیز برهمین اساس شروع میشود.
آسیبهای اسکلتی عضلانی ناشی از فعالیتهای ورزشی به چهار گروه کلی تقسیم میشوند:
آسیبهای ناشی از ورزش بیش از حد
ترومای بلانت
شکستگی و دررفتگی
رگ به رگ شدن یا کشیده شدن شدید بافت نرم
علل پزشکی درد ساق پا در سه حیطه اصلی قرار میگیرند:
دلایل عصبشناختی (عصبی)
نوروپاتی
سندرم پای بیقرار
گیر افتادن و تحتفشار قرار گرفتن عصب
درد عصب سیاتیک
دلایل اسکلتی ـ عضلانی
آرتروز که مفصلهای ران، زانو یا مچ پا را درگیر میکند.
کشیدگی عضله، تاندون یا رباطها برای مثال در نتیجه صدمه دیدن در یک رقابت ورزشی
گرفتگی شبانه عضلات
سندرم کمپارتمان مزمن/ فشاری
سندرم فشاری استخوان درشتنی (تیبیا) میانی
شکستگی فشاری
دلایل عروقی
لنگیدن (کلودیکیشن) متناوب به دلیل بیماری عروقی محیطی / بیماری سرخرگ محیطی
ترومبوزیس عمیق وریدی (لخته شدن خون)
آزمایش و تشخیص
پزشک تاریخچهای از درد پا (از طریق پرسش و پاسخ) را از بیمار جویا میشود و سپس پاها را معاینه میکند و محل دقیق درد پا را مشخص میسازد. پزشک نبض، اِدِم و تورم، را بررسی کرده و تغییرات دمایی را تشخیص میدهد.
آسیبهای خاص مانند صدمات ورزشی پس از انجام آزمایشهایی چون اولتراسوند، پرتونگاری (اشعه ایکس)، سی تی اسکن، ام آرآی و اسکن استخوان به دقت ارزیابی میشوند.
در صورت لنگیدن پادرد ناشی از بیماری سرخرگ محیطی فرایند تشخیص شامل موارد زیر خواهد بود:
شاخص فشارخون مچ پا یا بازو، اندازهگیری فشارخون در بازو و مچ پا هنگام استراحت و پس از راه رفتن
اولتراسونوگرافی: اسکنهایی برای بررسی جریان خون در پا
سیتیاسکن و ام آر آی: اسکنهای پس از تزریق کنتراست به خون برای بررسی شریانها و رگها
آنژیوگرافی: تزریق کنتراست و بررسی گردش آن در سیستم شریانی- وریدی به منظور تشخیص هر گونه انسداد و تنگی
درمان درد پا
اقدامات خودیاری
گرفتگی عضلات پا، به گونهای از درد پا اشاره دارد که در صورت رد علل دیگر، نیاز به بررسی بیشتر ندارد و درمان آن به اقدامات خودیاری محدود میشود.
ماساژ و تمرینات کششی عضله مفید هستند، اما مصرف مسکن در این مورد سودمند نیست. با این حال، در صورت تداوم درد پا پس از رفع گرفتگی، مسکنها به یاری بیمار میآیند.
رایس (RICE)
رایس (RICE) مخفف اقداماتی است که برای درمان آسیبهای ورزشی جزئی ازجمله کشیدگی و رگ به رگ شدن پا توصیه میشوند. چهار اقدام درمانی به ترتیب عبارتاند از:
استراحت:استراحت مانع از ایجاد آسیب بیشتر میشود و زمان کافی برای التیام و کاهش تورم را فراهم میآورد.
یخ (یا کمپرس سرد موجود در فروشگاهها یا داروخانهها): یخ تورم، التهاب و درد را کاهش میدهد.
فشردگی (کمپرس): باندپیچی پا با نوار کشی باعث کاهش تورم و درد میشود.
ارتفاع: بالا بردن پا تا سطح قلب موجب میشود که عمل تخلیه به کمک نیروی جاذبه زمین بهتر انجام شود و به این ترتیب میزان درد و تورم کم شود.دارو
علل اصلی درد ساق پا، مانند لخته شدن خون، نیازمند مراقبتهای پزشکی فوری است. پزشک داروهایی را تجویز خواهد کرد.
مسکنها موجب برطرف شدن سریع درد، سنگینی و سوزن سوزن شدن ساق پا میشود. نمونههایی از این مسکنها عبارتاند از: استامینوفن یا ایبوپروفن (به عنوان مثال نروفن).
کفش و کفی ارتوتیک
برای رهایی از درد پا از پوشیدن کفشهای خیلی تنگ اجتناب کنید. مؤثرترین ابزار درمان درد پا استفاده از کفی ارتوتیک است. این کفیها با کنترل پرونیشن کف پا (چرخش پا به طرف پایین) و محدود کردن چرخش داخلی پاها به کاهش کشش بیش از حد و پیچخوردگی عضلات ساق پا کمک میکند.
فیزیوتراپی و ورزش
برای اغلب پادردها، ما شروع یک برنامه ورزشی را توصیه میکنیم. ورزشدرمانی به شما کمک میکند تا در کوتاهترین زمان ممکن فعالیتهای خود را از سر بگیرید و از آسیب مجدد پیشگیری میکند. پزشک تکنیکهای مناسب بلند کردن پا و پیادهروی، و تمرینات تقویت و کشش کمر را به شما آموزش میدهند.
مگنتدرمانی
مگنتدرمانی یک راه طبیعی برای درمان طیف گستردهای از بیماریها مانند گرفتگی عضلات پا و سیاتیک است. مگنتدرمانی یک روش 100٪ ایمن و فاقد مداخله دارویی و عوارض جانبی است. این درمان را میتوان به تنهایی و یا همراه با درمانهای طبیعی و معمولی دیگر به کار گرفت. مگنتهای کوچک شفادهنده قوی و بلند بر روی بخشهایی از پا در نزدیکی نقطه درد قرار داده میشوند. مگنتها در انواع پابند، کفی و روکش تشک قابل استفاده هستند.
شوکدرمانی
شوکدرمانی میتواند نتایجی عالی برای افرادی که از بیماریهای مداوم و دردناک رنج میبرد، ایجاد کند. در بسیاری از موارد کاهش فوری درد، و همچنین بهبود تحرک و عملکرد حاصل خواهد شد.این روش درمانی غیرتهاجمی بوده و به راحتی توسط بیمار پذیرفته میشود. این درمان نیازی به بیهوشی ندارد. هر جلسه درمانی حدود 20-5 دقیقه طول میکشد. بسیاری از بیماریها تنها به 3 تا 5 جلسه درمانی در فواصل 7-3 روز از یکدیگر نیاز دارند.
لیزردرمانی
لیزردرمانی از نور لیزر برای تسکین درد، رفع التهاب یا ترمیم بافتهای آسیبدیده استفاده میکند. لیزردرمانی برخلاف لیزرهای جراحی که موجب تخریب بافت میگردد، روشی کاملاً غیرتهاجمی است. لیزردرمانی از انرژی نور لیزر با شدت کم برای تحریک سلولها از طریق تعدادی از مسیرهای سلولی شناختهشده استفاده میکند و فرآیند بهبود بافتها را تسریع میبخشد.
روشهای درمانی دیگر شامل سونوگرافی، TENS درمانی، گرما، و کشش است که ممکن است برای دورههای کوتاه توصیه شود. علاوه بر این، بیماران ممکن است از درمانهای کایروپراکتیک و CPM نیز بهرهمند شوند.
فیزیوتراپی
فیزیوتراپی مخصوص درد ساق و ران پا برای تسریع فرآیند درمان از اهمیت زیادی برخوردار است و به عنوان یکی از موثرترین روش های درمانی یاد میشود. فیزیوتراپی همچنین باعث کاهش احتمال بوجود آمدن درد در آینده میشود. فیزیوتراپی مخصوص درد شامل موارد زیر میشود:
اولتراسوند
ماساژ بافت نرم
حرکات کششی
شیوه های آزادسازی نقاط ماشه ای
شیوه های انرژی عضله
متحرک سازی مفصل
متحرک سازی اعصاب
گرمادرمانی و کمپرس یخ
آموزش
اصلاح بیومکانیکی
تمرینات پیش رونده برای بهبود انعطاف پذیری، ثبات مرکزی و استقامت
اصلاح روش
توصیه هایی در مورد اصلاح فعالیت ها
نظارت و کمک به فرد برای از سرگیری برنامه ورزشی و فعالیت
در صورتیکه که روشهای معمول اثربخشی کافی را نداشته باشند، پزشک روش های درمانی زیر، یکی از موارد زیر را پیشنهاد خواهد داد:
تزریق اوزون
جراحی بسته با لیزر
RF یا رادیوفرکوئنسی
تزریق استروئید اپیدورال
رفلکسولوژی
بررسی اجمالی
نورالژی یا درد پس از هرپس شایع ترین عارضه زونا است. این عارضه بر رشتههای عصبی و پوست تأثیر میگذارد و باعث درد سوزشی میشود که مدتها پس از ناپدید شدن بثورات و تاولهای زونا ادامه مییابد.
ویروس آبله مرغان (هرپس زوستر) باعث ایجاد زونا می شود. خطر نورالژی پس از زونا با افزایش سن افزایش مییابد، که عمدتاً افراد بالای 60 سال را تحت تأثیر قرار میدهد. هیچ درمان صد در صدی وجود ندارد، اما درمانها میتوانند علائم را کاهش دهند. برای اکثر افراد، نورالژی پس از زونا با گذشت زمان بهبود می یابد.
درد و نورالژی در هنگام زونا
درد زونا ممکن است در ناحیهای که تاولها به زودی ظاهر میشوند (قبل از اینکه بثورات قابل مشاهده ظاهر شوند) تجربه شود. یک فرد اغلب در این مرحله از بیماری که فاز پرودرومال نامیده می شود، احساس سوزن سوزن شدن یا احساس دردناک و خارش می کند. فاز پرودرومال ممکن است چند روز طول بکشد.
با پیشرفت بیماری، بثورات قرمز دردناک همراه با تاول ظاهر می شود و به مدت سه تا پنج روز به شکل گیری ادامه می یابد. تاول ها به تدریج می ترکند، در نهایت پوسته پوسته می شوند و گاهی اوقات باعث خارش شدید می شوند.
ویروس هرپس زوستر شروع به انتشار از ریشه عصبی به انتهای عصب محیطی (خارج از سیستم عصبی مرکزی) می کند. این باعث می شود اعصاب پیام هایی را به مغز ارسال کنند که به عنوان درد شدید، سوزش یا خارش تفسیر می شود. پوست – واقع در ناحیه بثورات – بسیار حساس تر از حد معمول می شود.
علائم نورالژی و درد در هنگام زونا
علائم و نشانههای نورالژی پس از زونا عموماً به ناحیهای از پوست شما محدود میشود که زونا برای اولین بار در آن شیوع پیدا کرده است که معمولاً بصورت یک نوار در اطراف و در یک طرف بدن ظاهر می شود.
علائم و نشانه ها ممکن است شامل موارد زیر باشد:
دردی که پس از بهبود راش زونا سه ماه یا بیشتر طول می کشد. درد همراه با سوزش، تیز و ضربه زدن، یا درد عمیق توصیف شده است.
حساسیت به لمس. افراد مبتلا به این بیماری اغلب نمی توانند حتی لمس لباس روی پوست آسیب دیده (آلودینیا) را تحمل کنند.
خارش و بی حسی. به ندرت، نورالژی پس از تبخال می تواند احساس خارش یا بی حسی ایجاد کند.
نوع درد رایج در افراد مبتلا به زونا شامل موارد زیر است:
درد کوبنده یا سوزش
دردی که شبیه شوک الکتریکی است
احساس سوزن و سوزن
درد سوزشی یا ضربان دار در چشم، تاری دید، حساسیت شدید به نوردرد و نورالژی بعد از زونا
تقریباً 10 تا 18 درصد از کسانی که به زونا مبتلا می شوند، درد بعد از زونا را تجربه خواهند کرد. خطر درد بعد از زونا با افزایش سن افزایش می یابد.
درد بعد از زونا شامل درد و ناراحتی در ناحیه ای است که زونا رخ داده است. نمیتوان پیشبینی کرد چه کسی علائم طولانیمدت درد بعد از زونا را ایجاد میکند، اما تصور میشود سن، نژاد و سلامت عمومی در ایجاد آن نقش دارند.
درد ناشی از درد بعد از زونا به عنوان درد خفیف تا شدید تعریف میشود که ماهها پس از بروز بثورات اولیه ادامه مییابد. علائم ناراحتی ناشی از درد بعد از زونا ممکن است شامل موارد زیر باشد:
دردی که متناوب یا ثابت است
دردی که به راحتی با لمس پوست تحریک می شود (شرایطی به نام آلودینیا)
مور مور
سردی
از دست دادن احساس
دلیل اصلی درد پس از زونا هنوز ناشناخته است ولی برخی از متخصصان فرض میکنند که پس از برطرف شدن شیوع اولیه زونا، التهاب باقیمانده ناشی از آسیب به عصب وجود دارد.
چه زمانی باید به پزشک مراجعه کرد
با مشاهده اولین علائم زونا به پزشک مراجعه کنید. اغلب درد قبل از اینکه متوجه بثورات پوستی شوید شروع می شود. خطر ابتلا به نورالژی پس از زونا در صورت شروع مصرف داروهای ضد ویروسی در عرض 72 ساعت پس از ایجاد بثورات زونا کاهش می یابد.
علل درد و نورالژی در هنگام زونا
پس از ابتلا به آبله مرغان، ویروس تا پایان عمر در بدن شما باقی می ماند. با افزایش سن یا اگر سیستم ایمنی سرکوب شود، مانند داروها یا شیمی درمانی، ویروس می تواند دوباره فعال شود و باعث زونا شود.
نورالژی پس از هرپس اگر فیبرهای عصبی شما در طول شیوع زونا آسیب ببینند رخ می دهد. فیبرهای آسیب دیده نمی توانند پیام هایی را از پوست شما به مغز شما ارسال کنند. در عوض، پیام ها گیج و اغراق آمیز می شوند و باعث ایجاد درد مزمن و اغلب طاقت فرسا می شوند که می تواند ماه ها – یا حتی سال ها طول بکشد.
عوامل خطر درد و نورالژی در هنگام زونا
هنگامی که زونا دارید، ممکن است در معرض خطر بیشتری برای ابتلا به نورالژی پس از زونا قرار داشته باشید که در نتیجه موارد زیر است:
سن. اگر بزرگتر از 50 سال هستید.
شدت زونا. جوش شدید و درد شدید داشتید.
بیماری دیگر. یک بیماری مزمن مانند دیابت
محل زونا. زونا روی صورت یا تنه باشد.
درمان ضد ویروسی زونا بیش از 72 ساعت پس از ظاهر شدن بثورات به تعویق افتاده باشد.
عوارض درد و نوالژی در هنگام زونا
بسته به اینکه نورالژی پس از زونا چقدر طول بکشد و چقدر دردناک است، افراد مبتلا به این عارضه می توانند علائم دیگری را داشته باشند که با درد مزمن مشترک است مانند:
افسردگی
خستگی
مشکل در خوابیدن
فقدان اشتها
مشکل در تمرکز
جلوگیری درد و نورالژی در هنگام زونا
برای برخی افراد، درد پس از زونا می تواند به درمان مقاوم شود. به همین دلیل است که مداخله زودهنگام حیاتی است. در حالت ایده آل، درمان باید زمانی شروع شود که فرد در ابتدا احساس گزگز یا سوزش کند، حتی قبل از اینکه بثورات ظاهر شود.
مرکز کنترل و پیشگیری از بیماری (CDC) توصیه می کند که بزرگسالان 50 سال و بالاتر واکسن شینگریکس را برای جلوگیری از زونا دریافت کنند، حتی اگر قبلا زونا داشته باشند یا واکسن قدیمی Zostavax زده باشند، شینگریکس در دو دوز به فاصله دو تا شش ماه تجویز می شود.
بر طبق تحقیقات دو دوز شینگریکس بیش از 90 درصد در پیشگیری از زونا و نورالژی پس از زونا موثر است. شینگریکس بر زوستاواکس ترجیح داده می شود. اثربخشی ممکن است برای مدت طولانی تری نسبت به Zostavax باقی بماند. Zostavax ممکن است گاهی اوقات برای بزرگسالان سالم 60 سال و بالاتر که به Zostavax حساسیت ندارند و داروهای سرکوب کننده سیستم ایمنی مصرف نمی کنند، استفاده شود.
درمان درد و نورالژی پس از زونا
هیچ درمانی واحدی برای عموم در نورالژی پس از زونا که سبب تسکین شود، وجود ندارد. اغلب به ترکیبی از درمان ها برای کاهش درد نیاز است.
درمان درد در هنگام زونا
مدیریت درد برای ناراحتی زونا ممکن است شامل موارد زیر باشد:
داروهای ضد التهابی غیر استروئیدی (NSAIDs) مانند ایبوپروفن (ادویل یا موترین) یا ناپروکسن (Aleve یا Naprosyn)
تیلنول (استامینوفن)
داروهای ضد ویروسی
کورتیکواستروئیدها
مسکن های مخدر
درمان درد و نورالژی بعد از زونا
درمان برای افراد مبتلا به درد بعد از زونا ممکن است شامل موارد زیر باشد:
بلوک های عصبی: بی حس کننده موضعی یا الکل مستقیماً به عصب آسیب دیده تزریق می شود
تزریق اپیدورال توراسیک: تزریق موضعی در فضای اطراف نخاع
داروهای ضد افسردگی: مانند آمی تریپتیلین
تثبیت کننده های غشایی: مانند گاباپنتین
استفاده از کپسایسین: کرم موضعی (روی پوست) روی ناحیه آسیب دیده اعمال می شود
طبق تعریف رسمی انجمن بین المللی مطالعات علمی : درد، یک درک و تجربه ناخوشایند است، که بر اثر یک صدمه دیدگی بوجود آمده و یا به بروز آسیبی منجر خواهد شد ، یا اینکه به این صورت احساس میشود. بنابراین درد، آن چیزیست که بیماران احساس می کنند.
گیرندههای درد، انتهاهای عریان رشته های عصبی میباشند که، در برابر تحریکهای مختلف از خود واکنش نشان میدهند، مثلآ در برابر سرما و گرما، قطع شدن یا فشار زیاد و مواد شیمیائی.
در مقایسه با گیرنده های دیگر، گیرنده های درد، احتیاج به تحریک قویتری دارند، تا واکنش نشان دهند و برخلاف دیگر گیرندهها، به محرکها عادت نمیکنند یعنی میزان تاثیر پذیری آنها کاهش نمییابد. فعالیت گیرندههای درد توسط برخی مواد شیمیائی همانند Prostaglandin ها، Bradykinin ها وSerotoninها قابل تغییر و اغلب قابل افزایش است. علاوه بر این، کمبود میزان اکسیژن در بافتها بر اثر سکته، افزایش محیط اسیدی بدن بخاطر افزایش دی اکسید کربن یا تغییر میزان غلظت خون نیز میتوانند حساسیت در برابر محرکهای درد را افزونتر سازند.
رشتههای عصبی که اطلاعات مربوط به درد را منتقل میسازند، به دو گونه اند. رشتههای سریعA دلتا، که سرعت انتقال در آنها به ۲۰ متر در ثانیه میرسد و رشتههای کندتر C که با سرعت انتقالی به میزان ۲ و نیم متر در ثانیه درد را منتقل میکنند. این رشته های عصبی C هستند که، ابتدا به انتقال تحریکات درد میپردازند و به همین علت هم، مکان یابی دقیق درد در این مورد امکان پذیر نیست. در لحظه نخست احساس درد در نخاع، واکنشی ناگهانی فعال میشود که، حرکتی سریع را موجب میگردد، در حالیکه درد، هنوز با هوشمندی تمام درک نشده است، مثلآ عقب کشیدن دست، به محض احساس حرارت شعله. از سوی دیگر این اطلاعات به مغز انتقال مییابند. در قشر خارجی مغز یعنی کورتکس است، که درد، سرانجام هوشیارانه درک شده و مورد ارزیابی قرار میگیرد. درک احساس درد و یافتن محل آن، روندیست که باید آموخته شود. در قشر حساس کورتکس برای هر بخشی از پوست بدن مناطق ویژه ای وجود دارند که، کل آنها Homuncolus نامیده میشود.
یک پدیده ویژه ، دردهای انعکاس یافته میباشند. از آنجائیکه اندامهای درونی بدن نیز دارای رشتههای عصبی میباشند اما، در پروسه یادگیری ما، کمتر امکان خودنمائی مییابند، دردهائی که در این ارگانها بوجود میایند، بصورتی دیگر، به منزله درد در مناطق پوستی یا ماهیچه ای انعکاس مییابند.
دردهایی که نیاز به توجه فوری پزشکی دارند و باید جدی تر گرفته شوند :
درد یک بیماری نیست بلکه نشان دهنده وجود یک بیماری است . درد تنها زبان بدن برای بیان این است که چیزی بد در حال اتفاق افتادن است. شما ممکن است از تنظیمات بدن خود آگاهی داشته و لذا دردهایی که تنها به دلیل حرکتی غلط بروز میکند مثل جابه جا کردن مبلمان و در نتیجه درد کمر و. . . . را از سایر دردها تفکیک و تمیز دهید.
۱- بدترین سردرد در زندگی تان:
این درد نیاز به توجه فوری پزشکی دارد. اگر شما دچار سرما خوردگی شده باشید سردرد شما می تواند ناشی از سینوسهای مغزی باشد. اما ممکن است درد ناشی از خونریزی مغزی و یا تومورهای مغزی نیز باشد. بنابراین اگر از علت سردرد خود مطمئن نیستید حتما بررسی کنید.
۲- درد و ناراحتی در قفسه سینه، گلو، فک، شانه، بازو و شکم:
درد قفسه سینه می تواند ناشی از التهاب ریه یا پنومونیا و یا یک حمله قلبی باشد. اما باید دقت کرد در ناراحتی های قلبی حتما درد وجود ندارد. بنابراین نباید منتظر درد ماند.
اغلب بیماران قلبی در مورد فشاری صحبت می کنند که در ناحیه قفسه سینه احساس می کنند درست مثل اینکه فیلی روی قفسه سینه آنها نشسته است. ناراحتیهای مربوط به بیماری قلب ممکن است در قسمت بالاتر از قفسه سینه مثل گلو، فک، شانه و بازوی چپ، شکم و حتی ممکن است همراه با احساس تهوع باشد.
خیلی افراد به خاطر تفسیر غلط درد که از نظرشان ممکن است ناشی از ناراحتی های قلب باشد درمان را به تعویق می اندازند. ولی بعدها متوجه اصل بیماری می شوند.
۳- درد در ناحیه پشت بین دو استخوان پهن شانه:
در اغلب موارد به دلیل ورم مفاصل یا آماس مفصل است اما میتواند ناشی از حملات قلبی و یا ناراحتی های شکمی و یا گوارشی نیز باشد.
۴- درد شدید شکمی:
اگر دارای آپاندیس هستید در هنگام بروز این درد حرکت تند و سریع انجام ندهید زیرا ممکن است موجب پارگی شود. مشکلات پانکراس و کیسه صفرا، زخم معده و انسداد روده میتوانند از دیگر دلایل درد باشند که نیاز به توجه دارد.
۵- درد ساق پا:
یکی دیگر از دردهایی که خطر آن کمتر شناخته شده است انسداد رگهای داخلی یا عمقی است. لخته خون می تواند در رگهای عمقی پا ایجاد شود.این بیماری سالانه حداقل دو میلیون نفر را تحت تاثیر قرار میدهد و می تواند زندگی را تهدید کند. به این دلیل خطرناک است که تکه ای از لخته خون می تواند جدا شده و در مسیر جریان خون وارد ریهها گردد و باعث آمبولی ریه شود که کشنده است.
سرطان، چاقی، عدم تحرک ناشی از بستری شدن طولانی مدت یا مسافرت طولانی، حاملگی و پیری خطر ابتلا به این بیماری را افزایش میدهد. بعضی مواقع تنها ورم در ناحیه پا دیده میشود ولی بدون درد. اگر درد و ورم در ماهیچه ساق پا احساس نمودید سریعاً به دکتر مراجعه کنید.
۶- سوزش پا وساق پا:
در بعضی از افراد که نمی دانند مبتلا به دیابت هستند درد اعصاب محیطی یکی از اولین نشانه ها وعلائم ابتلا به این بیماری است. این علائم به صورت احساس سوزش در ساق یا کف پا است. چیزی شبیه فرو رفتن سوزن در کف پا.
۷- دردهای مبهم و توصیف نشده در علم پزشکی:
در بیماری افسردگی دردهای متنوع و نشانه های فیزیکی رایج است. این گونه بیماران ازسردرد، درد شکمی، درد دست و پا و گاهی ترکیبی از این دردها شکایت می کنند. به خاطر اینکه این دردها به صورت مزمن و دائمی برای بیمار افسرده شده و آنقدر ها نیز ناتوان کننده نیست لذا خود بیمار، خانواده او و حتی متخصص وی این دردها را جدی نمی گیرند و بیمار را مرخص می کنند.
بنابراین زمانیکه علاقه خود رابه فعالیت از دست می دهید یا نمی توانید به طور موثر فکر کنید ویا فعالیت کنید و یا نمیتوانید افراد را تحمل کنید به پزشک مراجعه نمایید. به جای اینکه ساکت بنشینید و این وضعیت را تحمل کنید. چیزهایی که سبب افسردگی و بدتر شدن کیفیت زندگی می شوند سریعا باید درمان شوند قبل از اینکه منجر به بروز تغییر ساختاری و عملکردی مغز شود.

