نقش خود دیسک بین مهره ای به عنوان منبعی برای درد کمر به خوبی شناخته نشده است و به دلیل مداخلات درمانی اندک بر روی دیسک های سالم هنوز این موضوع به خوبی شناخته نشده است.
تاریخچه
با اینکه دیسک های بین مهره ای از سال 1947 به عنوان منبعی برای درد در نظر گرفته می شدند اما تا سال 1986 از اصطلاح اختلال داخلی دیسک استفاده نشده است. این اصلاح پس از مشاهده این موضوع که تزریق ماده حاجب برای انجام تصویربرداری دیسکوگرافی باعث ایجاد درد توسط دیسک می شود، تعریف شد. تصویربرداری دیسکوگرافی رایج ترین تصویربرداری برای بررسی فتق دیسک در آن زمان بوده است و به کمک آن می شد فتق دیسک ای که در تصویربرداری ساده X-ray دیده نمی شد را تشخیص داد. به همین دلیل تشخیص این بیماری بر پایه ایجاد درد حین تزریق ماده حاجب به دیسک انجام می شد. این تعریف به همراه علل روحی-روانی تجربه درد باعث اختلاف نظر فراوان شد. ارزش ایجاد درد حین دیسکوگرافی به شدت به چالش کشیده شد و نشان داده شده که این تعریف موارد مثبت کاذب (ایجاد درد بدون وجود بیماری) بالایی (در حدود 37%) دارد. البته خود این مطالعه نیز به مقدار زیادی مورد نقد قرار گرفت و در مطالعه بعدی میزان مثبت کاذب 0% گزارش شد. به دلیل اختلاف نظر فراوان، روش تشخیص این بیماری بر پایه ایجاد درد حین انجام دیسکوگرافی تغییر کرد و شامل شروط دیگری نیز مانند عدم ایجاد درد در دیسک سالم و مشاهده برهم خوردگی حالت طبیعی دیسک در تصویربرداری CT Scan نیز می شود.
نحوه بیماری زایی در اختلال داخلی دیسک و درد با منشا دیسک بین مهره ای
ایجاد درد حین دیسکوگرافی با تعدادی از ضایعات دیسک در ارتباط است. نمونه های دیسک خارج شده از بیماران با درد حین دیسکوگرافی حاوی پارگی هایی از قسمت مرکزی تا خارجی دیسک بوده اند که در آن ها عروق خونی تشکیل شده بود. این پارگی ها را می توان در تصویربرداری CT Scan و MRI نیز مشاهده کرد. در یک دیسک سالم اعصاب و عروق فقط تا یک سوم از لایه خارجی دیسک نفوذ می کنند اما در دیسک هایی که حین دیسکوگرافی درد ایجاد می کنند، اعصاب و عروق فراوانی وجود دارد. اعصاب موجود در دیسک این بیماران به دو دسته تقسیم می شوند:
- اعصابی که در کنار عروق قرار دارند و مسئولیت تنظیم عملکرد این عروق را بر عهده دارند.
- اعصابی که تا عمق هسته مرکزی دیسک نفوذ کرده اند و انتهای آزاد دارند. این اعصاب دارای مواد بیوشیمایی تحریک کننده درد مزمن هستند و بیشتر پیام های درد منشا گرفته از دیسک توسط این اعصاب انتقال پیدا می کند. به دلیل حالت تحریک دائمی این اعصاب، وارد شدن مقدار کمی فشار مکانیکی یا تغییر بیوشیمیایی فضای داخل دیسک باعث ایجاد درد می شود.
در تصویر زیر ایجاد عروق خونی و اعصاب جدید دیسک نشان داده شده است:
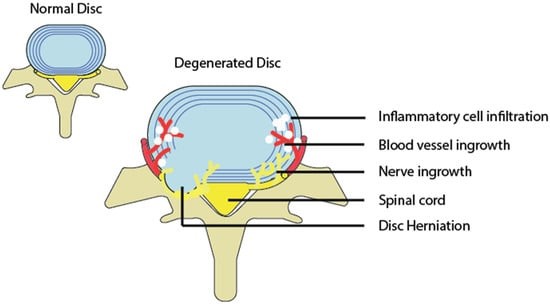
ایجاد شدن اعصاب حس کننده درد و وجود سلول ها و مواد بیوشیمیایی التهابی باعث ایجاد درد با منشا دیسک بین مهره ای می شود. با این حال هنوز مشخص نیست که اختلال داخلی دیسک یک بیماری مستقل است یا یکی از مراحل اولیه بیماری تخریبی دیسک پیشرونده دردناک. عللی که باعث ایجاد بیماری تخریبی دیسک می شوند همان عللی هستند که باعث اختلال داخلی دیسک می شوند. در حال حاضر هیچ روش قطعی و مطمئن ای برای تشخیص این بیماری وجود ندارد و متاسفانه ایجاد درد حین دیسکوگرافی به همراه تصویربرداری CT Scan تنها روش تشخیصی این بیماری است. علاوه بر پارگی های مزمن دیسک که می توانند باعث کمردرد مزمن شوند و در بالا توضیح داده شدند، پارگی ها حاد و ناگهانی دیسک نیز می توانند درد کمر ایجاد کنند.
علائم بالینی
شیوع دقیق اختلال داخلی دیسک در بیماران مبتلا به کمردرد مشخص نیست ولی در یک مطالعه نشان داده شده است که این اختلال در 40% بیماران مبتلا به کمردرد مزمن وجود دارد. در یک مطالعه دیگر مشاهده شد که بیش از 73% بیماران مبتلا به کمردرد حاد شدید، بعد از تزریق دارو های بی حسی به داخل دیسک، تا 70% کاهش درد داشته اند. از این مطالعه می توان نتیجه گرفت که اختلالات حاد دیسک مسئول قسمت عمده ای از کمردرد های حاد شدید هستند. در هر دوی این مطالعات شیوع اختلالات دیسک در بیماران جوان تر از 40 سال بیشتر از دیگر افراد بود و محل اصلی درد در پایین کمر و باسن ها قرار داشت. شروع درد این بیماران اکثرا بعد از یک حرکت چرخشی کمر بوده و درد بیماران با فشار عمودی به ستون فقرات مانند ایستادن یا نشستن طولانی مدت بدتر می شده است. با اینکه درد با منشا اختلالات دیسک های بین مهره ای عمدتا در کمر احساس می شوند اما در مواردی ممکن است به پا ها انتشار پیدا کند که الگوی این انتشار منطبق بر الگوی انتشار درد ناشی از اختلال اعصاب پا نیست.
درمان درد با منشا دیسک بین مهره ای
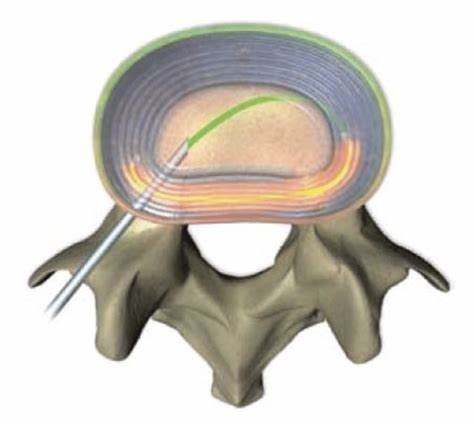
درمان های اختلالات داخلی دیسک و بیماری های تخریبی دیسک به صورت علامتی (با هدف کاهش درد و علائم) هستند و نمی توان مشکلات اساسی و پایه خود دیسک که ناشی از بیماری هستند را برطرف کرد. از بین روش های درمانی کم تهاجمی، روش های گرم کننده دیسک به عنوان روشی موثر استفاده می شوند. در روش الکتروترمال داخل دیسکی (intradiscal electrothermal) یک سوزن باریک که می تواند دمای بافت را با استفاده از جریان الکتریکی افزایش دهد در محل لایه خارجی دیسک قرار داده می شود. با گرم کردن بافت لایه خارجی، پروتئین های این لایه منقبض می شوند و اعصابی که پیام های درد را منتقل می کردند نیز از بین می روند. مطالعات انجام شده بر روی اثربخشی این روش درمانی نتایج مختلفی داشته اند. در این مطالعات اثربخشی درمان الکتروترمال داخل دیسکی از کم تا بسیار زیاد متغییر بوده است. در روش های جراحی که برای درمان اختلالات داخلی دیسک و درد با منشا دیسک استفاده می شود، هدف خارج کردن کل دیسک آسیب دیده به همراه اعصاب آن و چسباندن دو مهره بالا و پایینی به یک دیگر است. این نکته مهم است که در مطالعات انجام شده بر روی اثربخشی این روش درمانی نیز نتایج بسیار متغییری به دست آمده است که باعث زیر سوال رفتن این اثربخشی رویکرد درمانی برای درمان درد با منشا دیسک می شود. چون در حین جراحی دو مهره بالایی و پایینی دیسک آسیب دیده به یک چسبانده می شوند، دامنه حرکت ستون فقرات کاهش پیدا می کند که این دامنه حرکت باعث افزایش فشار بر روی دیسک های بالایی و پایینی می شود و در نتیجه احتمال اینکه این دیسک های سالم نیز دچار اختلال شوند، بالا می رود. برای حل این مشکل برخی جراحان از کارگذاری دیسک مصنوعی به جای دیسک آسیب دیده استفاده می کنند. اما مشخص شده است که نتیجه این روش جراحی نیز مانند چسباندن دو مهره به یک دیگر است و علاوه بر آن عوارض بیشتری دارد و خود دیسک مصنوعی نیز بعد از مدتی دچار آسیب دیدگی می شود. روش های دیگری با هدف ترمیم ساختار آسیب دیده دیسک نیز در بعضی موارد استفاده می شوند. از جمله این روش های می توان تکنیک های مهندسی بافتی و پیوند سلول های بنیادی اشاره کرد. این روش ها هنوز در مراحل آزمایشگاهی قرار دارند و فقط در مراحل اولیه آسیب دیدگی دیسک موثر هستند و در اختلالات شدید دیسک نمی توانند بافت دیسک را به حالت سالم برگردانند. به دلیل عدم وجود عروق خونی در دیسک، وارد شدن فشار بسیار بالا به آن ها و حضور مواد بیوشیمیایی التهابی اثربخشی روش های ترمیم بافتی پایین است. به صورت روش های درمانی حال حاضر بیشتر از التیام بافت خود دیسک، بر روی علائم و درد بیمار تمرکز دارند، نمی توانند جلوی آسیب بیشتر دیسک را بگیرند و با کنترل علائم می توانند عملکرد بیمار را بهبود بخشند. در کلینیک فوق تخصصی درد پروفسور سیروس مومن زاده از روش های درمانی مختلفی برای درمان درد های ناشی از دیسک استفاده می شود که از بین آن ها می توان به روش الکتروترمال داخل دیسکی و برداشتن قسمتی از دیسک با لیزر اشاره کرد. در هر دوی این روش های درمانی از تصویربرداری همزمان فلوروسکوپی برای مشاهده ساختار های داخلی بدن استفاده می شود. استفاده از تصویربردای همزمان عوارض جانبی را کاهش می دهد و باعث بهبود نتیجه درمانی می شوند. در این روش ها عوارض جانبی به دلیل ماهیت کم تهاجمی آن ها بسیار پایین است و علاوه بر اثربخشی قابل قبول، بیمار بسیار زودتر از روش های جراحی می تواند به سر کار خود برگردد و عملکرد مناسبی پیدا کند.
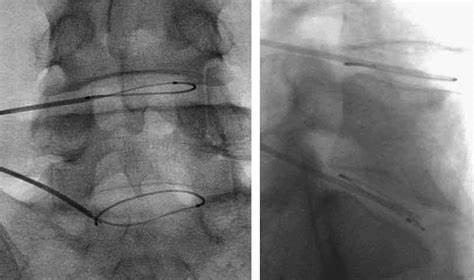
در تصویر زیر سوزن الکتروترمال در محل دیسک نشان داده شده است:
تصویر فلوروسکوپی: