تغییرات تخریبی دیسک های کمری که به صورت واضح در تصویربرداری MRI مشخص می شوند شامل سه مورد زیر است:
- از بین رفتن مایع داخل دیسک (خشک شدن دیسک، disc desiccation)
- کاهش ارتفاع دیسک
- بیرون زدگی و فتق دیسک
این تغییرات می توانند باعث ایجاد درد کمر شوند. برای درک بهتر بیماری های تخریب دیسک لازم است تا در ابتدا به توضیح آناتومی، فیزیولوژی و تغییرات دیسک ناشی از افزایش سن پرداخته شود.
آناتومی و فیزیولوژی دیسک های بین مهره ای
در بین هر دو مهره ستون فقرات یک دیسک بین مهره ای قرار دارد. دیسک بین مهره ای یکی از قسمت های اصلی ستون فقرات است و خاصیت ارتجاعی این دیسک ها باعث انعطاف پذیری ستون فقرات می شود. انعطاف پذیری ستون فقرات برای حفاظت از سلامت ستون مهره ها و عملکرد آن نقش حیاتی دارد. دیسک بین مهره از دو بخش هسته مرکزی و لایه فیبری خارجی تشکیل شده است. در بالا و پایین هر دیسک یگ لایه غضروفی قرار دارد که به مهره های ستون فقرات متصل می شود. ساختار قسمت مرکزی و خارجی دیسک با یک دیگر متفاوت است و هر بخش سلول های متفاوتی دارد. هسته مرکزی دیسک حاوی مایع بیشتری است و نسبت به لایه خارجی حالت ارتجاعی بیشتری دارد. لایه خارجی حالتی متراکم تر و غیر قابل فشرده شدن دارد. فیبرو های پروتئینی لایه خارجی به صورت در هم بافته شده هستند و در بالا و پایین هر دیسک به مهره استخوانی مجاور متصل می شوند. به دلیل اینکه این دیسک ها در مرکز ستون فقرات قرار دارند، تحت نیرو های شدیدی قرار دارند. این نیرو ها بسته به نحوه قرارگیری بدن و میزان وزن تحمل شده توسط ستون فقرات تفاوت بسیاری دارند و حتی در مواردی حالت کششی (و نه فشاری) دارند. یک دیسک سالم مقاوت بسیار بالایی در برابر نیرو های فشارنده دارند و با حفظ شکل خود باعث کاهش نیروی وارده به مهره ها و دیگر ساختار های مجاور ستون فقرات (از جمله لیگامان ها و مفاصل بین مهره ای) می شود. فشار عمودی وارد شده به هر دیسک بیشتر به قسمت مرکزی آن وارد می شود که به دلیل حاوی مایع بودن این قسمت، این فشار به صورت افقی به لایه خارجی فیبری منتقل می شود.
در تصویر زیر یک دیسک بین مهره ای نشان داده شده است:
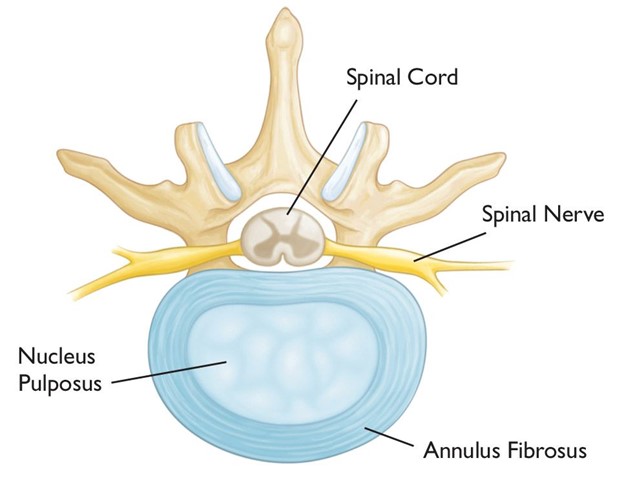
دیسک های بین مهره ای بدون عروق خونی هستند و نیاز سلول های دیسک به اکسیژن و دیگر مواد مغذی اکثرا توسط پدیده انتشار از عروق اطراف دیسک و غضروف های بالا و پایین آن تامیین می شود. این موضوع باعث حساسیت بالای دیسک های بین مهره ای می شود و قسمت مرکزی به دلیل دور تر بودن نسبت به عروق خونی بیشترین حساسیت را دارد. علاوه بر این در دیسک های بین مهره ای سلول های جمع کننده مواد شیمیایی مخرب وجود ندارد که این موضع باعث تجمع این مواد در طول زمان می شود و ساختار طبیعی سلولی و پروتئینی دیسک را مختل می کند. به این دلایل میزان مایع داخل دیسک، خاصیت ارتجاعی و شکل آن در طول زمان تحت تاثیر عوامل متابولیک مختلفی دچار تغییر می شود.
عروق و اعصاب دیسک های بین مهره ای
دیسک های بین مهره ای بزرگترین ساختار های بدون عروق بدن هستند. عصب دهی دیسک های بین مهره ای نیز به صورت پراکنده است. عصب دهی و عروق خونی به یک سوم خارجی لایه بیرونی دیسک محدود است و هسته مرکزی هر دیسک کاملا بدون عروق خونی یا عصب است. اعصابی که به لایه خارجی دیسک می رسند عمدتا از شبکه های عصبی در جلو و پشت ستون فقرات منشا می گیرند و اکثر آن ها گیرنده های فشار مکانیکی هستند. به دلیل اینکه این شبکه های عصبی جلویی و پشتی ستون فقرات با یک دیگر نیز ارتباطات فراوانی دارند، درد ناشی از آسیب دیدگی دیسک ها به صورت منتشر و مبهم بروز می کند و مشخص کردن محل دقیق آن به صورت یک نقطه برای بیمار دشوار است.
نحوه بیماری زایی بیماری های تخریب کننده دیسک
تغییرات تخریبی دیسک در بسیاری از افراد بدون علامت، مخصوصا در سنین بالا تر، دیده می شود. ولی تغییرات تخریبی شدید که اکثرا یک دیسک مشخص را درگیر می کنند بیشتر در افراد جوان تری که دچار کمردرد شده اند دیده می شود. به همین دلیل تغییرات تخریبی دیسک هم به صورت یک اتفاق طبیعی بدون علامت و درد در افراد مسن تر و هم به صورت یک بیماری همراه با درد و علائم مختلف در افراد جوان تر دیده می شود. علل مختلفی می توانند باعث تغییرات تخریبی دیسک زودرس و پیشرونده شوند که از بین آن ها می توان به موارد روبرو اشاره کرد: زمینه ژنتیکی فرد، کاهش خونرسانی به دیسک (به دلایلی مانند سیگار کشیدن و نارسایی عروقی)، افزایش فشار مکانیکی (مانند برداشتن مکرر وزنه های سنگین)، چاقی و آسیب فیزیکی مستقیم به غضروف های بالا یا پایین دیسک. این علل می توانند باعث برهم خوردن تعادل ظریف متابولیسم دیسک هم در لایه خارجی و هم در هسته مرکزی شوند. در هسته مرکزی دیسک این علل می توانند باعث اختلال عملکرد سلول ها، مرگ سلولی و ایجاد التهاب شوند. اگر این تغییرات در هسته مرکزی دیسک اتفاق بی افتد، میزان و فشار مایع داخل هسته مرکزی کاهش پیدا می کند و در نتیجه قسمت مرکزی دیسک نمی تواند به خوبی در برابر نیروی عمودی مقاومت کند. به همین دلیل به جای آن که هسته مرکزی فشار عمودی را تحمل کند و آن را به صورت فشار افقی به لایه خارجی انتقال دهد، اکثر فشار عمودی به لایه خارجی دیسک وارد می شود. چون لایه خارجی دیسک برای تحمل فشار افقی طراحی شده است، وارد شدن نیروی عمودی مکرر به آن باعث تخریب و در نهایت پارگی قسمت هایی از آن می شود. در صورت پارگی قسمت خارجی، دیسک به سمت بیرون برجسته می شود. این تغییرات هسته و لایه خارجی دیسک، باعث به هم خورن خصوصیات مکانیکی آن می شود و در طول زمان دیسک کوچک می شود و خاصیت ارتجاعی خود را از دست می دهد.
در تصویر زیر دیسک های سالم (سمت چپ) در کنار دیسک های تخریب شده (سمت راست) نشان داده شده اند:
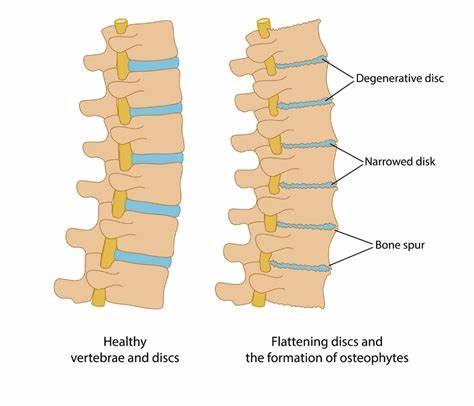
اهمیت تغییرات تخریبی دیسک
کاهش ارتفاع و قابلیت ارتجاعی دیسک بین مهره ای باعث تغییر عملکرد دیسک و ستون فقرات می شود و فشار روی خود دیسک و ساختار های ستون فقرات و مجاور آن افزایش پیدا می کند. به همین دلیل دیسک بین مهره ای، مفاصل بین مهره های ستون فقرات، لیگامان ها و عضلات اطراف مفصل می توانند دچار درجات متغییری از التهاب، افزایش عروق و عصب دهی شوند. علاوه بر این ممکن است آرتریت مفاصل ستون فقرات اتفاق بی افتد، زوائد استخوانی جدید تشکیل شود، و یا ستون فقرات به طرفین منحرف شود. سندروم های درد کمر به خوبی شناخته شده مختلفی با بیماری های تخریبی دیسک مرتبط هستند که از بین آن ها می تواند به فتق دیسک، سندروم درد میوفیشیال، اختلال داخلی دیسک، سندروم فست کمری (به مفاصل بین مهره ها مفاصل فست گفته می شود)، تنگی کانال نخاعی و اختلال عملکرد مفصل ساکروایلیاک اشاره کرد. علائم بیمار می تواند به دلیل فشار و آسیب مستقیم و یا التهاب اعصاب مجاور در داخل ستون فقرات باشد. با اینکه هر کدام از سندروم های درد کمر به صورت جداگانه بررسی شده اند و اما تقریبا تمامی آن ها به صورت متقسیم یا غیرمستقیم با بیماری های تخریبی دیسک در ارتباط هستند. همچنین این نکته مهم است که مقدار تخریب و آسیب دیسک مشاهده شده در تصویربرداری لزوما با میزان علائم بیمار ارتباط ندارد و درد بیمار می تواند با آسیب اندک دیسک همراه باشد و یا در فردی با آسیب زیاد دیسک هیچ علامتی ایجاد نشود.

