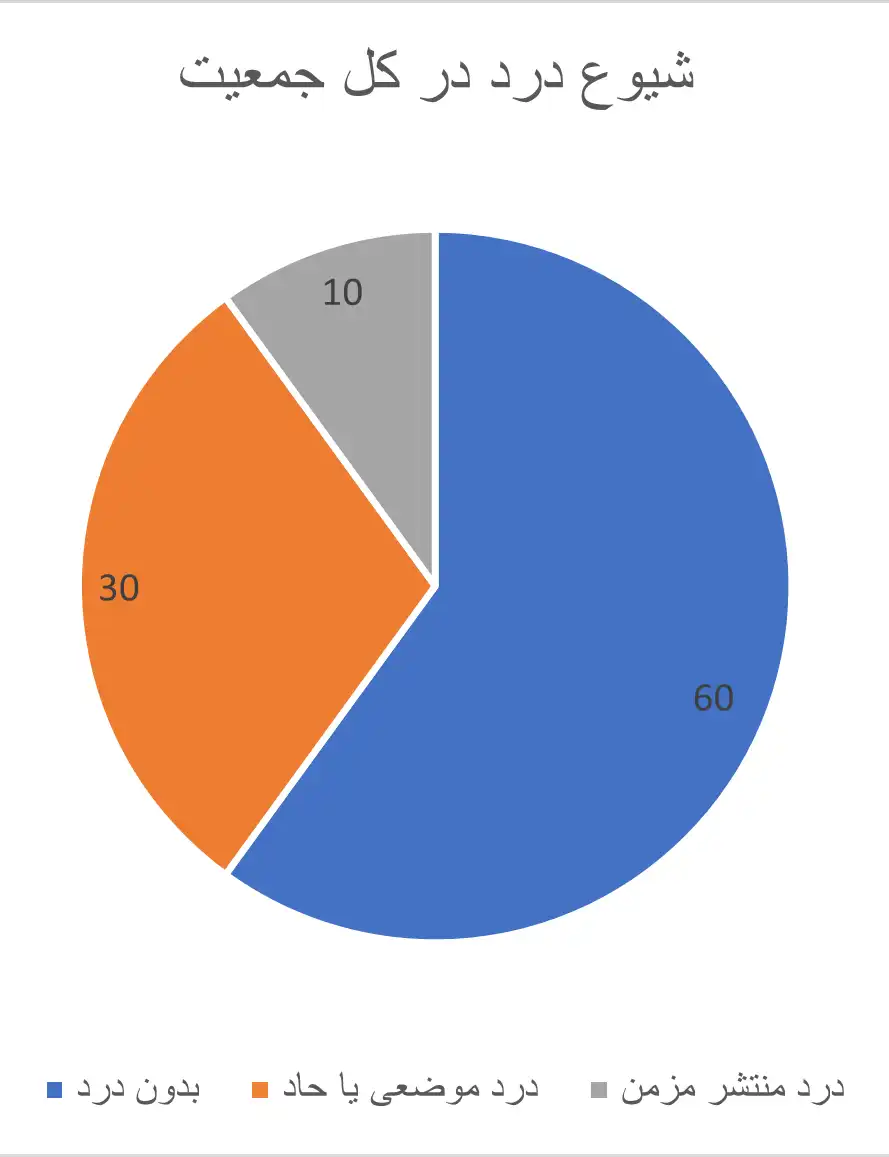
تشخیص و درمان درد منتشر مزمن به دلیل تظاهرات پیچیده ای آن، موضوعی چالش برانگیز برای بیماران، پزشکان و محققان است. درد منتشر مزمن طیف وسیعی از شرایط دردناک ناشی از اختلالات سیستم عصبی مرکزی را شامل می شود. با اینکه تحقیقات جدید باعث فهم بهتر درد های ناشی از اختلالات سیستم عصبی مرکزی (مغز و نخاع) شده اند، اما همچنان تشخیص و درمان این گونه درد ها مشکل است. فاکتور مشترک در تمام این اختلالات وجود درد و افزایش پاسخ حسی است که این موارد را می توان با تست های حسی و تصویربرداری های سیستم عصبی مشخص نمود. با اینکه درد های منتشر مزمن، از جمله بیماری فیبرومیالژی (Fibromyalgia)، در گذشته اعتبار چندانی نداشته اند، اما درک ما از مکانیزم های ایجاد این دسته از بیماری ها آنچنان سریع پیشرفت کرده است که در حال حاضر می توان با کمک این اطلاعات بیماری افراد مبتلا به درد مزمن را بهتر تشخیص داد و برای این افراد از درمان های موثرتری استفاده کرد.
باور ها و برداشت های منفی قدیمی در مورد درد های ناشی از اختلال سیستم عصبی مرکزی می توانند باعث جلوگیری از به کارگیری پروتکل های تشخیصی و درمانی استاندارد شده شوند. تعدادی از تست ها و تصویربرداری های عملکردی عصبی که می توان از آن ها برای تشخیص بیماری زایی این اختلالات استفاده کرد به در محیط بالینی حضور اندکی دارند. با این وجود می توان از پاسخ بیمار به روش های درمانی به کار گرفته شده برای تشخیص دقیق تر علت بیماری زای زمینه ای استفاده کرد. در ادامه این مطلب به درد های منتشر مزمن، به خصوص فیبرومالژی، علائم بالینی آن ها، شیوع این دسته از بیماری ها، نحوه بیماری زایی، و نحوه مدیریت این اختلالات پرداخته می شود.
فیبرومیالژی
پیشرفت کرایتریای تشخیصی
کرایتریا به مجموع قوانینی گفته می شود که بر اساس آن می توان تشخیص یک بیماری را قطعی کرد و برحسب بیماری، شامل علائم بالینی، تغییرات آزمایشگاهی و یافته های تصویربرداری و … می شود. یکی از تغییرات اخیر در کرایتریای تشخیصی فیبرومیالژی تغییر بررسی بیماری از حالت باینری (صفر یا یک، ابتلا یا عدم ابتلا) به حالت طیفی است. اولین کرایتریای تعریف شده برای این بیماری توسط کالج روماتولوژی آمریکا (American college of rheumatology) بر اساس یک پژوهش چند مرکزی در سال 1990 نوشته شد. این کرایتریا در جدول پایین آورده شده است.
شرح حال درد مزمن و منتشر بافت نرم برای سه ماه
معاینه درد (با شدت 1 از 10 یا بیشتر) که با فشار انگشت به مقدار 4 کیلوگرم در 11 نقطه از 18 نقطه مشخص شده ایجاد شود.
در صورتی که هر دو مورد این کرایتریا در بیمار وجود داشته باشد حساسیت (میزان مواردی از بیماری که تشخیص داده می شوند) این تست بالای 88% و اختصاصیت (میزان مواردی از تشخیص که فیبرومیالژی هستند و به دلیل بیماری دیگری ایجاد نشده اند) آن بالاتر از 81% است. 18 نقطه آناتومیک مشخص شده در کرایتریای بالا تعریف مشخصی دارند و شامل نقاطی در سر تا پا ها می شوند. این نقاط فرضی با نقاط ماشه ای که در سندروم های درد میوفیشیال وجود دارند (و محل التهاب موضعی عضلات هستند که باعث انتشار درد می شوند) متفاوت هستند. بر خلاف نقاط ماشه ای، این نقاط آناتومیک به عضلات محدود نیستند و تعدادی از آن ها در محل دیگر ساختار های بافت نرم قرار دارند و باعث انتشار درد به محلی دیگر نمی شوند. در مطالعه ای که برای نوشتن این کرایتریا انجام شده افراد سالم و افراد مبتلا به دیگر اختلالات درد نیز در گروه کنترل قرار داشتند که این موضوع باعث افزایش دقت این کرایتریا می شود.
کرایتریا بالا بیشتر به قصد انجام تحقیقات طراحی شده بود و به دلیل نبودن روش تشخیصی دیگری پزشکان از این کرایتریا برای تشخیص بالینی این بیماری استفاده می کردند. بیشتر موارد فیبرومیالژی توسط پزشکان عمومی تشخیص داده می شود تا متخصصان. فقط تعداد محدودی از پزشکان حین معایینه به صورت دقیق از این کرایتریا استفاده می کردند و دقیقا 4 کیلوگرم فشار بر روی 18 نقطع توصیف شده وارد می کردند. این پزشکان برای تشخیص بیماری از دیگر علائم مثل خستگی، اختلال شناختی، و دیگر علائم جسمی برای تشخیص فیبرومیالژی استفاده می کردند که این علائم در کرایتریای بالا وجود ندارد. یک مشکل دیگر این کرایتریا این موضوع است که در صورت بهبود علائم بیمار، بیماری از تشخیص خارج می شود و دیگر جزو افراد مبتلا به فیبرومیالژی حساب نمی شود.
20 سال بعد از نوشتن این کرایتریا، نیاز به یک کرایتریا بالینی که تمام جوانب فیبرومیالژی را پوشش دهد و در شرایط بالینی نیز قابل استفاده باشد توسط کمیته تحقیقات فیبرومیالژی احساس شد. هدف این کمیته توسعه کرایترایی بود که بتوان از آن در شرایط بالینی نیز استفاده کرد و به جای تشخیص صفر یا یک ای، بتواند شدت بیماری را بر روی یک طیف نشان دهد. این کرایتریای جدید در سال 2010 نوشته شد و در سال های 2011 و 2016 مورد بازبینی قرار گرفت و معیار های مختلفی برای بررسی توانایی شناختی بیمار، کیفیت خواب، خستگی و دیگر علائم دارد.
کرایتریای تشخیصی فیبرومیالژی در ابتدا توسط روماتولوژیست ها برای انجام تحقیقات طراحی شده بوده. بعد از گسترش تشخیصات به فضای بالینی، این کرایتریا در بسیاری از تشخیصات بالینی کاربرد نداشت. یک پیشرفت بزرگ در تشخیص این بیماری، طراحی یک روش تشخیصی بر حسب علائم متفاوت بیمار و حذف کرایتریا بر پایه نقاط حساس بوده است. این پیشرفت نشان دهنده تغییر دید به این بیماری و در نظر گرفتن آن به عنوان طیفی از علائم است.
تخمین های شیوع
فیبرومیالژی در تمام نژاد ها دیده می شود و فقط به کشور های صنعتی محدود نیست. شیوع این بیماری در کل جامعه بین 2% تا حدود 12% تخمین زده می شود و یک بیماری شایع است. شیوع این بیماری با افزایش سن بیشتر می شود و این افزایش در خانم ها پررنگ تر از آقایان است. پیک شیوع این بیماری در دهه 5 ام تا 7 ام زندگی است (7.4% تا 10%). با استفاده از کرایتریای بر پایه نقاط حساس 1990، این بیماری در زنان 4 تا هفت برابر شایع تر از مردان است. این موضوع یکی دیگر از طبعات ناخواسته کرایتریای قدیمی است، چون در حال حاضر مشخص شده است که زنان نسبت به مردان حساسیت بیشتری نسبت به فشار بر روی بدن دارند و این حساسیت بیشتر باعث تشخیص بیش از حد این بیماری در زنان شده است. با استفاده از کرایتریای جدید نسبت زنان به مردان، 2 به 1 است. بر خلاف این موضوع، شیوع این بیماری در کودکان بین دو جنس به یک نسبت است (تا قبل از بلوغ حساسیت دختران به فشار با پسران برابر است). علائم بسیاری از کودکان با بزرگ شدن برطرف می شود. علل بروز این بیماری به خوبی مشخص نشده است اما فاکتور های خطر دخیل در آن عبارت اند از: چاقی، کمبود فعالیت فیزیکی، احساس رضایت از کار/زندگی پایین، آسیب فیزیکی، . سابقه فامیلی فیبرومیالژی.
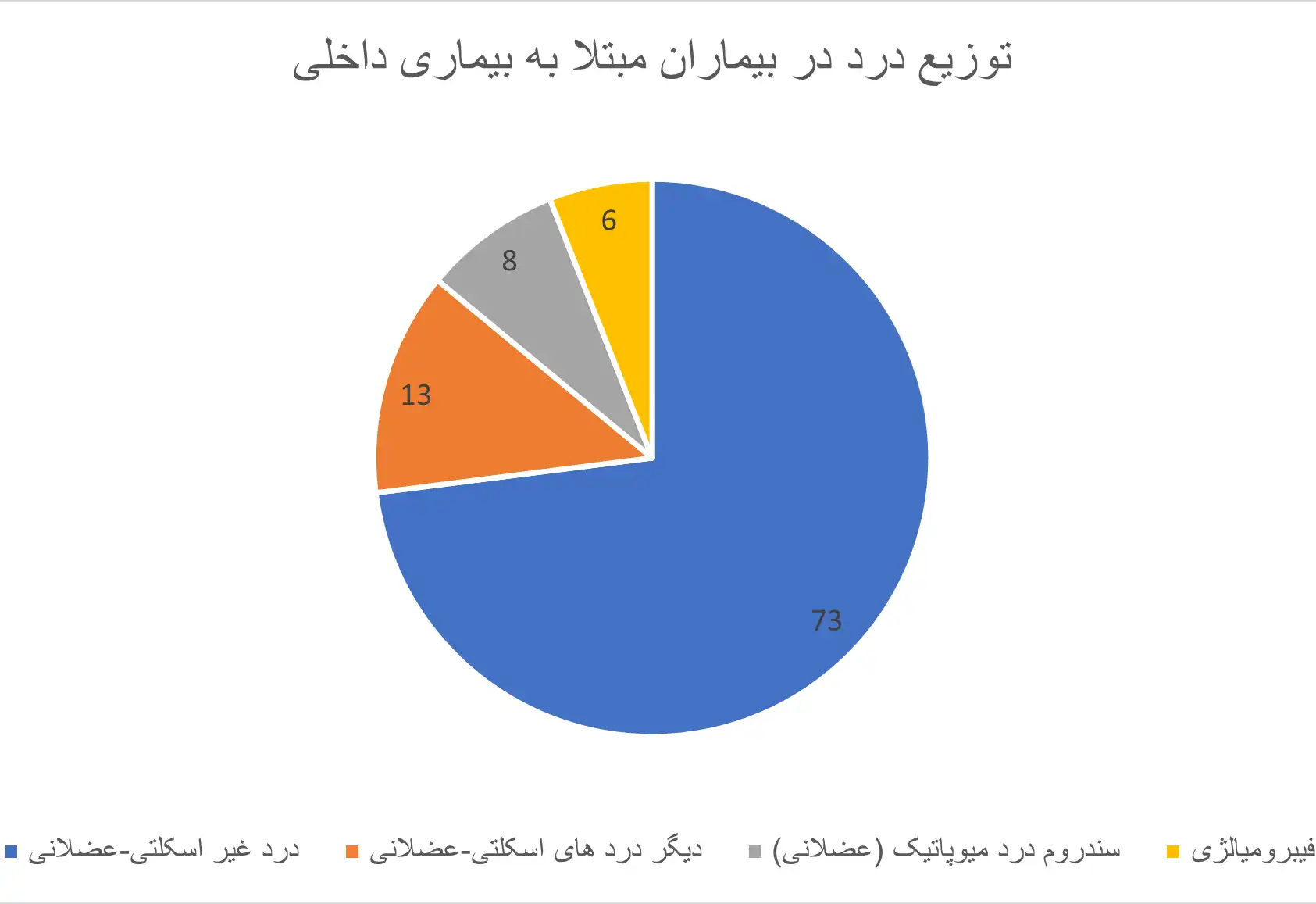
علائم بالینی
علائم بالینی این بیماری معمولا فراتر از درد به تنهایی هستند و این علائم به افتراق فیبرومیالژی از درد های دیگر مانند درد های نورپاتیک (درد ناشی از اختلال اعصاب) کمک می کنند. مهم ترین علامت فیبرومیالژی این است که درد بیمار شدید تر و گسترده تر از میزان قابل انتظار است. در کرایتریای جدید گستردگی درد با پرسیدن از بیمار درباره وجود یا عدم وجود درد در 19 قسمت مختلف از بدن بررسی می شود. برحسب تعداد مناطق درگیر گستردگی درد بین 0 تا 19 امتیاز می گیرد. علائم همراه با درد که در بسیاری از بیماران یافت می شوند بین 0 امتیاز (نبودن علامت) تا 3 امتیاز (شدید بودن علامت)، امتیاز می گیرند. این علائم عبارت اند از: مشکلات خواب، مشکلات حافظه، خستگی، سردرد، علائم مشابه با سندروم روده تحریک پذیر (درد شکم همراه با اسهال و یبوست متناوب)، و علائم افسردگی. دسته دیگری از علائم که با پیشرفت درک ما از نحوه ایجاد بیماری بهتر شناخته می شوند حساسیت بیش از حد به محرک های حسی است. افراد مبتلا به فیبرومیالژی همانطور که محرک های دردناک حساسیت بیش از حد دارند، نسبت به صدا های بلند و نور های درخشان نیز حساسیت بیش از حد دارند. این حساسیت بیش از حد به محرک ها باعث علائمی مانند خشکی چشم و تکرر ادرار می شود و می تواند به تشخیص این بیماری کمک زیادی کند.
اختلال شناختی
بیماران مبتلا به فیبرومیالژی از اختلال توانایی شناختی خود شکایت دارند. علائم این دسته از اختلالات می تواند به صورت عدم تمرکز در حین خواندن کتاب تا کاهش حافظه کوتاه مدت متغییر باشد. در مطالعه انجام شده بر پایه انجام چند کار به صورت همزمان (Multitasking) نشان داده شده است که این بیماران در طیف گسترده از فعالیت های شناختی ضعیف عمل می کنند و توانایی شناختی آن ها به نسبت سنشان زودتر کاهش پیدا می کند.
بی خوابی
اکثر افراد مبتلا به این بیماری از بی خوابی مزمن رنج می برند. تعدادی از این بیماران در به خواب رفتن مشکل دارند (Initial insomnia) اما اکثر این بیماران چند ساعت بعد از به خواب رفتن بیدار می شوند و به صورت آزارنده ای هوشیار می شوند (mid-insomnia) و بعد از آن تا زمان صبح نمی توانند به خوبی بخوابند (Terminal insomnia). افراد مبتلا به این بیماری معمولا بعد از بیدار شدن در صبح احساس خشکی می کنند، از لحاظ شناختی کند هستند و با خواب شب گذشته سرحال نشده اند.

خشکی صبحگاهی
خشکی صبحگاهی که توسط اکثر مبتلایان به فیبرومیالژی تجربه می شود طولانی تر و شدید تر از دیگر علل خشکی صبحگاهی است. خشکی صبحگاهی استئوآرتریت معمولا بین 5 دقیقه تا 15 دقیقه است، در حالی که خشکی صبحگاهی بیماران مبتلا به آرتریت روماتوئید 30 دقیقه تا 2 ساعت طول می کشد. در مقایسه با این دو بیماری، خشکی صبحگاهی فیبرومیالژی بین 45 دقیقه نت 2 ساعت طول می کشد. درد شایع ترین علامت همراه با خشکی است و به همین دلیل افتراق خشکی صبحگاهی و درد از یکدیگر برای بیماران مشکل است.

ضعف و بی حالی
در حدود 80% بیماران مبتلا به فیبرومیالژی از ضعف و بی حالی شکایت دارند. تعداد بالایی که از بیمارانی که کرایتریای فیبرومیالژی را پر می کنند، کرایتریای سندروم ضعف مزمن (Chronic fatigue syndrome) را نیز دارند. تشخیص های افتراقی ضعف و بی حالی زیاد هستند و شامل اختلالات خواب، عفونت های مزمن، بیماری های خودایمنی، بیماری های روانی و سرطان ها می شوند. ضعف و بی حالی می تواند به دلیل تجویز دوز بالای دارو های تجویز شده برای بیمار، مثل دارو های ضد افسردگی سه حلقه و دیگر دارو های تجویز شده برای درمان بی خوابی مرتبط با فیبرومیالژی باشد.

بیماری های درد همراه با فیبرومیالژی
بیماری های درد همراه شونده با فیبرومیالژی به دو دسته کلی تقسیم می شوند. دسته اول بیماری هایی هستند که مکانیزم مشابهی با فیبرومیالژی دارند (مانند سندروم روده تحریک پذیر و سردرد تنشی). دسته دوم بیماری هایی هستند که مکانیزم آن ها با فیبرومیالژی متفاوت است (مانند درد های ناشی از نوروپاتی). در گذشته به دسته اول فیبرومیالژی اولیه گفته می شد و به دسته دوم فیبرومیالژی ثانویه.
مشخص کردن این موضوع که فیبرومیالژی بیمار از نوع اولیه است یا ثانویه می تواند برای مشخص کردن روند درمانی مهم باشد. در فیبرومیالژی ثانویه بخشی از افزایش حساسیت سیستم عصبی مرکزی به دلیل پیام های درد مکرر ناشی بیماری زمینه ای اتفاق می افتد و کنترل نبودن بیماری زمینه ای می تواند باعث پایداری این افزایش حساسیت شود. در این بیماری درمان تهاجمی برای کنترل بیماری زمینه ای می تواند باعث کاهش علائم فیبرومیالژی شود. فیبرومیالژی اولیه بیشتر به دلیل اختلال عملکردی سیستم عصبی مرکزی (مغز و نخاع) اتفاق می افتد و شروع بیماری معمولا در سنی پایین تر از فیبرومیالژی ثانویه است.
بیماری های درد مزمن همراه
به دلیل افزایش حساسیت سیستم عصبی مرکزی ممکن است بیماران علائم مختلفی همراه با فیبرومیالژی داشته باشند. تعدادی از این علائم عبارت اند از: سردرد، درد صورت، درد مفصل فک، سندروم روده تحریک پذیر، درد شکم بعد از غذا، درد مثانه، درد واژن در خانم ها، اندومتریوز و سندروم درد مجاری ادراری در خانم ها. بیماران مبتلا به فیبرومیالژی برحسب اینکه کدام یک از این بیماری های همراه وجود دارد ممکن است در گذشته به متخصصین اعصاب، اورولوژی، گوارش یا زنان و زایمان مراجعه کرده باشند.
افزایش حساسیت عصبی/دندانی
بیمارانی که به صورت همزمان دچار سردرد، درد صورت و درد فک می شوند ممکن است به متخصصین مختلفی از جمله دندان پزشکان و نورولوژیست ها برای درمان خود مراجعه کنند. در تمام این موارد یافته مشترک در بین این علائم افزایش حساسیت سیستم عصبی است که باعث ایجاد درد صورت، سردرد و درد فک و دندان می شود.
افزایش حساسیت گوارشی
سندروم روده تحریک پذیر (درد شکم همراه با اسهال و یبوست متناوب) و سو هاضمه (درد شکم بعد از غذا) خوشخیم بیماری های شایع گوارشی هستند که در 30% تا 50% بیماران مبتلا به فیبرومیالژی دیده می شوند. یک خصوصیت مشترک بین سندروم روده تحریک پذیر و فیبرومیالژی تغییر عملکرد سیستم عصبی و افزایش حساسیت آن است که این موضوع به همراه میزان درک بیمار از بیماری خود می تواند بر روی نتیجه درمانی اثرگذار باشد.
افزایش حساسیت در بیماری های زنان
سندروم های درد لگن از جمله درد واژن، قاعدگی دردناک، و اندومتریوز می توانند همراه با فیبرومیالژی دیده شوند. این سندورم های درد با افزایش حساسیت سیستم عصبی و میزان استرس بیمار ارتباط دارند.
افزایش حساسیت در بیماری های اورولوژی
حدود 60% بیماران مبتلا به فیبرومیالژی علائم اورولوژیکی مانند احساس نیاز به دفع فوری ادرار و بیدار شدن مکرر حین خواب برای رفتن به دستشویی دارند و رابطه قوی ای بین ابتلا به فیبرومیالژی و سندروم های درد مثانه و التهاب مثانه وجود دارد. حدود 12% بیماران مبتلا به فیبرومیالژی به سندروم مجرای ادراری خانم ها (female urethral syndrome) مبتلا هستند. این سندروم به صورت تکرر ادرار، سوزش ادرار، احساس ناراحتی در محل مجرای ادراری و درد مجرای ادراری بدون اینکه در ادرار بیمار باکتری وجود داشته باشد، بروز می کند. بسیاری از این بیماران تحت درمان آنتی بیوتیکی قرار می گیرند و به دلیل عفونی نبودن منشا درد بهبود پیدا نمی کنند. در حال حاضر پرسشنامه هایی برای غرباگری این سندروم در بیماران مبتلا به فیبرومیالژی طراحی شده اند.

تشخیص فیبرومیالژی ثانویه
در بیمارانی که به یک بیماری مزمن دیگر مرتبط هستند، با پیشرفت علائم ممکن است فیبرومیالژی ایجاد شود. در صورتی که بیماری اولیه بیمار یک مشکل التهابی یا یک بیماری دردناک دیگر بوده باشد، به فیبرومیالژی ایجاد شده، فیبرومیالژی ثانویه گفته می شود. ثانویه نامیدن این فیبرومیالژی به این معنا نیست که حتما بیماری اولیه علت ایجاد فیبرومیالژی بوده است، اما به دلیل اهمیت داشتن درمان و کنترل بیماری اولیه، ثانویه نامیدن این فیبرومیالژی از نظر بالینی اهمیت پیدا می کند. با اینکه از نظر بالینی نمی توان فیبرومیالژی اولیه را از ثانویه افتراق داد، اما با کمک نتایج آزمایشگاهی و تصویربرداری می توان تفاوت این دو بیماری را مشخص کرد.
به عنوان مثال هایی برای فیبرومیالژی ثانویه، 30% بیماران مبتلا به آرتریت روماتوئید و 40% بیماران مبتلا به لوپوس سیستمیک (منتشر) به فیبرومیالژی نیز مبتلا هستند. با اینکه در بیمارن مبتلا به آرتریت روماتوئید التهاب غشا مفصلی باعث ایجاد درد می شود اما در بیمارانی که به صورت همزمان به فیبرومیالژی نیز مبتلا هستند شدت درد و ناراحتی بیمار بیشتر از مقدار پیشبینی شده درد توسط مقدار التهاب مفصل است. این موضوع در درمان بیماران مبتلا به بیماری های روماتولوژیک مهم است چون افزایش دوز دارو های ضد روماتیک در بیمارانی که التهاب مفصل اندکی دارند بر روی درد ناشی از فیبرومیالژی این بیماران اثر کمی دارد. در این دسته از بیماران بهترین نتیجه درمانی زمانی حاصل می شود که هر کدام از دو بیماری به صورت مجزا درمان شوند.
به افراد مبتلا به بیماری های روماتولوژیک باید تذکر داده شود که با کاهش دوز دارو های کورتیکواستروئیدی (یک دسته مهم از دارو های ضد التهابی) ممکن از فیبرومالژی بیمار به صورت موقتی بدتر شود اما این موضوع نباید باعث کاهش دوز این دارو ها شود. به همین دلیل در حین کاهش دوز دارو های کورتیکواستروئیدی باید درمان فیبرومیالژی با شدت بیشتری انجام شود. این پدیده (افزایش درد فیبرومیالژی با کاهش دوز دارو های استروئیدی) یک اتفاق غافلگیر کننده است چون دارو های کورتیکواستروئیدی نقشی در کنترل فیبرومیالژی اولیه ندارد. در کلینینک فوق تخصصی درد پروفسور سیروس مومن زاده برای کاهش شدت پیدا کردن درد بیمار حین کاهش دوز دارو های کورتیکواستروئیدی بهتر است این کاهش دوز در فواصل دو هفته ای انجام شود. مقدار کاهش دوز برحسب مقدار دوز دریافتی حال حاضر بیمار تنظیم می شود.
بیماری های عفونی و التهابی ای که که با فیبرومایالژی مرتبط هستند عبارت اند از: هپاتیت C، سل، سیفلیس و بیماری لایم. میزان همراهی این بیماری ها با فیبرومیالژی به میزان شیوع آن ها در جامعه بستگی دارد. در یک بررسی 788 بیمار مبتلا به بیماری لایم با میانگین مدت ابتلا 2.5 سال 20% این افراد همزمان به فیبرومیالژی مبتلا بودند. در این بیماران فیبرومیالژی بعد از 1 تا 4 ماه از شروع بیماری لایم آغاز شده بود و اکثرا این افراد به آرتریت لایم مبتلا بودند. با اینکه اکثر علائم بیماری لایم با درمان آنتی بیوتیکی بهبود پیدا می کردند اما معمولا علائم بیماری فیبرومیالژی باقی می ماند.
نحوه بیماری زایی
افراد مبتلا به فیبرومیالژی مجموعه ای از علائم مختلف دارند اما شایع ترین علامت درد است. قبل از پیشرفت روش های تحقیقاتی مثل تست های حسی و تصویربرداری های عملکردی سیستم عصبی بسیار باور داشتند که بیماری فیبرومیالژی به دلایل روانی-اجتماعی ایجاد می شود و علت فیزیولوژیک ای ندارد. اما مشخص شده است که این افراد در زمینه حسی اختلال دارند که در اوایل حدس زده می شد که این اختلال حسی فقط در زمینه حس درد است (مانند ایجاد درد با محرک غیردردناک). اما با پیشرفت تحقیقات نشان داده شده است که این بیماران نسبت به دیگر محرک های حسی مانند صدا نیز افزایش حساسیت پیدا کرده اند. با استفاده از تصویربرداری MRI عملکری شواهد به دست آمده نشان می دهند که فعالیت عصبی در پاسخ به محرک های خفیف حسی در بیماران مبتلا به فیبرومیالژی در مقایسه با افراد سالم افزایش پیدا کرده است. این تحقیقات تاثیر فاکتور های روانی بر میزان درد بیمار را نشان داده اند. بیماران مبتلا به فیبرومیالژی آستانه درد پایین تری نسبت به افراد سالم دارند. با اینکه محرک های مختلفی مانند گرما یا الکتریسیته بررسی شده اند اما محرک های فشاری رابطه دقیق تری با میزان درد بیمار در فیبرومیالژی یا دیگر سندروم های درد مزمن دارند.
علاوه بر تصویربرداری، دیگر آزمایشات نشان داده اند که میزان مواد بیوشیمیایی مرتبط با درد در بدن این بیماران نسبت به جمعیت عادی افزایش پیدا کرده است. همچنین پاشخ دهی این افراد به مسکن های اوپیوئیدی کمتر از افراد سالم است. یکی دیگر از زمینه های در دست تحقیق، تحقیقات ژنتیکی است که با استفاده از نتایج آن ها می توان برنامه درمانی شخصی ای برای هر بیمار مبتلا به فیبرومیالژی تنظیم کرد.
روش های مدیریت بیماری
هدف از درمان فیبرومیالژی کاهش درد، بهتر کردن کیفیت خواب، افزایش عملکرد فیزیکی، بهبود تعاملات اجتماعی و برقراری تعادل عاطفی است. برای رسیدن به این اهداف از حمایت اجتماعی، آموزش به بیمار، دارو ها و دیگر روش های درمانی استفاده می شود.
دیدگاه
دیدگاه به معنی ساختار ذهنی ای است که بیمار یا پزشک با آن وارد جلسه درمانی می شوند. از دیدگاه پزشک فیبرومیالژی یک بیماری التهابی-عصبی است که با کمک این دیدگاه می توان برنامه ای درمانی برای بیمار تهیه کرد. از دیدگاه بیمار درک این موضوع مهم است که فیبرومیالژی مجموعه ای از علائم با درمان هایی است که برای اثربخشی بیشتر نیاز به مشارکت روانی و اجتماعی از طرف بیمار دارد.
تشخیص
در هنگام تشخیص بیماری توجه کردن به بیماری های همراه آن و تشخیص بیماری هایی مانند کم کاری تیروئید، نارسایی کلیوی و دیابت مهم است. به عنوان مثال در بیماری که همزمان به آرتریت روماتوئید و فیبرومیالژی مبتلا است، بهترین پاسخ درمانی زمانی حاصل می شود که این دو بیماری به صورت مجزا از هم و بدون توجه به بیماری دیگر درمان شوند. علاوه بر این موضوع ممکن است بیمار، به بیماری های دردناک دیگری (مثلا کمردرد) نیز مبتلا باشد که این موارد نیز باید مورد توجه قرار بگیرند.
آموزش
آموزش دادن به بیماری یکی از ارکان اصلی مدیریت فیبرومیالژی است. درک شدن ماهیت بیماری نقشی اساسی در شرکت کردن بیمار در برنامه درمانی دارد. مطالعات زیادی اثر درمان شناختی-رفتاری (cognitive behavior therapy) بر نتیجه درمان فیبرومیالژی را بررسی کرده اند و نتیجه این مطالعات نشان دهنده تاثیر مثبت این روش درمانی بر روی شدت درد، توانایی مقابله با درد، رفتار بیمار در هنگام تجربه درد، افسردگی و عملکرد فیزیکی بیمار است. این تاثیرات مثبت معمولا تا ماه ها بعد از اتمام درمان باقی می مانند و اضافه کردن جلساتی بعد از تمام شدن مدت درمان اصلی می تواند باعث باقی ماندن طولانی تر این اثرات مثبت شود.
درمان های فیزیکی
درمان های فیزیکی مختلفی برای کنترل این بیماری پیشنهاد شده اند و می توان آن ها را به دو دسته کلی تقسیم کرد: دسته اول فعالیت هایی هستند که بیمار به تنهایی می تواند آن ها را انجام دهد و دسته دوم فعالیت ها و تمرین هایی هستند که باید تحت نظر یک فیزیوتراپیست انجام شوند. در خانه بیمار می تواند با استفاده از یک ساعت مدت زمان انجام کار های خود را اندازه گیری کند و بعد از اتمام فعایت به همان میزان که کار مورد نظر طول کشیده است استراحت کند. ورزشی که به به مرور شدت آن افزایش پیدا می کند، حمام گرم و تکنیک های ریلکسیشن روش هایی هستند که خود بیمار می تواند آن ها را انجام دهد و معمولا هزینه چندانی ندارند.
ورزش های هوازی از جمله روش های غیردارویی اصلی ای هستند که برای درمان بیماران مبتلا به فیبرومیالژی پیشنهاد می شوند و اثرات مثبت این ورزش ها در مطالعات مختلف نشان داده شده اند. این ورزش های با افزایش توانایی قلبی عروقی باعث حفظ عملکرد روزانه و افزایش طول عمر بیماران می شوند. ورزش هایی که در آن ها ضربات وارد شده به بدن اندک هستند (مانند شنا کردن) اگر با شدتی انجام شوند که باعث چالش سیستم قلبی-عروقی (و در نتیجه بهتر شدن عملکرد آن در طی زمان) شوند، می توانند باعث کاهش درد، افزایش کیفیت خواب، تنظیم حالت روحی و روانی، بهبود استقامت، ایجاد نگرشی جدید، بهبود توانایی شناختی و در نهایت افزایش احساس سلامتی بیمار شوند. بیمارانی که می توانند ورزش کنند اثرات منفی فیرومیالژی بر روی زندگی را کمتر تجربه می کنند. مطالعات جدید بر روی بیمارانی که فقط در برنامه های ورزشی شرکت می کرده اند نشان دهنده بهبود کیفیت زندگی و کاهش درد این افراد هستند. اما دانستن این نکته مهم است که فعالیت شدید می تواند درد بیمار را به صورت موقتی بدتر کند و باعث ترس بیمار از حرکت کردن، مخصوصا در افراد مبتلا به فیبرومیالژی، شود. متاسفانه معمولا قبل از زمانی که بیماری تشخیص داده می شود، بیمار دچار ترس از فعالیت و ورزش شده است. برای شروع فعالیت بهتر است ورزش هایی انتخاب شوند که شدت پایینی دارند و باعث وارد شدن ضربه به بدن نمی شوند. یکی از این روش های ورزشی راه رفتن به صورت درجا در استخر است. دیگر ورزش ها مانند یوگا، پیلاتس و تایچی نیز می توانند باعث کاهش درد ناشی از فیبرومیالژی شوند.

اکثر بیماران گرما را به عنوان فاکتوری کمک کننده عنوان می کنند. یک حمام داغ می تواند باعث کاهش شدت سردرد، بدن درد و خشکی بدن شود. گرما می تواند باعث ریلکس شدن عضلات، کمک به ورزش و افزایش احساس سلامتی شود. ماساژ اگر در ابتلا به آرامی آغاز شود می تواند به بیماران کمک کند اما اثر مثبت آن حداکثر 1 تا 2 روز باقی می ماند.
درمان ها
درمان شناختی-رفتاری (cognitive behavior therapy)
روش های درمانی بسیاری برای کاهش درد در بیماران مبتلا به درد مزمن منتشر (از جمله فیبرومیالژی) استفاده شده اند و اثرات مثبتی داشته اند. در یک مطالعه جدید برای بررسی درمان شناختی-رفتاری تلفنی نشان داده شده است که این روش می تواند با کیفیت بالایی به بیماران کمک کند. در این مطالعه 442 بیمار مبتلا به درد منتشر مزمن تحت درمان های مختلفی از جمله ورزش و درمان شناختی-رفتاری به مدت 6 ماه قرار گرفتند و افرادی که درمان شناختی-رفتاری (با یا بدون ورزش) دریافت کرده بودند نسبت به افرادی که این روش درمانی را دریافت نکرده بودند، نتایج بهتری داشتند. بیمارانی که همزمان تحت درمان شناختی-رفتاری و روش های درمانی ورزشی قرار گرفته بودند، بهترین نتایج را داشتند. بهبود کیفیت زندگی در این افراد طولانی مدت بود و به دلیل مصاحبه تلفنی به جای رو در رو هزینه قابل قبولی داشت. تنظیم توجه برای بیماران مبتلا به درد منتشر مزمن برای درک بهتر درد و تغییر دیدگاه به آن، بسیار موفقیت آمیز بوده است. هدف از تنظیم توجه قطع چرخه منفی ناشی از شناخت نامناسب درد است. در یک مطالعه جدید، بیماران به مدت 4 هفته، هفته ای یک بار تحت درمان 15 دقیقه ای تنظیم توجه قرار گرفتند. در این مطالعه بیمارانی که تحت این روش درمانی قرار گرفته بودند نسبت به دیگر افراد تغییر واضح و قابل توجهی در میزان درد داشتند.
درمان های دارویی
تغییرات جدید در زمینه درمان دارویی فیبرومیالژی به دلیل توسعه دارو های جدید و بررسی اختصاصی آن در درمان فیبرومیالژی اتفاق افتاده است. دارو هایی که در حال حاضر توسط FDA (سازمان غذا و دارو آمریکا) برای درمان این بیماری تایید شده اند عبارت اند از: مهار کننده های بازجذب آمین (Amin reuptake inhibitors) مانند دولوکستین (Duloxetine) و میلناسیپرال (Milnacipran)، پایدار کننده های غشا (membrane stabilizer) مانند پره گابالین (pregabalin). داور های بسیار دیگری نیز برای درمان این بیماری استفاده شده اند که نتایج مختلفی داشته اند. انتخاب این دارو ها بر اساس دانش تئوری از اختلالات بیوشیمیایی و فیزیولوژیک کشف شده در بیماران مبتلا به فیبرومیالژی است. این اختلالات نقش مهمی در ایجاد درد دارند. یک روش برخورد با این بیماری تقسیم کردن علائم آن به سه دسته کلی درد، بی خوابی و افسردگی است و انتخاب دارو ها بر اساس این سه دسته کلی علائم بیمار انجام می شود.
دارو های ضدالتهابی غیر استروئیدی (NSAIDs)
دارو های ضدالتهابی غیر استروئیدی مانند بروفن و ناپروکسن و … به عنوان درمان تک دارویی در این بیماری موثر نیستند. از این دارو ها در همراهی با دیگر دارو ها استفاده می شود و این دسته دارویی با کاهش التهاب بیمار می توانند پیام های درد مکرر که باعث افزایش حساسیت سیستم عصبی مرکزی می شوند را کاهش دهد.
بی حسی های موضعی
به طور کلی افزودن لیدوکائین (یک داروی بی حسی) به درمان با آمی تریپتیلین خوراکی باعث افزایش کنترل درد نشده است. اما در یک مطالعه جدید بر روی 68 بیمار مبتلا به فیبرومیالژی مشخص شده است که این دارو ها می توانند آستانه درد بیماران را افزایش دهند. این افزایش آستانه درد می تواند باعث کاهش پیام های درد و در نتیجه کاهش حساسیت بیش از حد سیستم عصبی مرکزی شود.
اوپیوئید ها
با اینکه دارو های اوپیوئیدی برای درمان فیبرومیالژی تجویز می شوند اما شواهد تجربی و بالینی نشان دهنده این موضوع است که این دارو ها در کنترل این بیماری تاثیر کمی دارند. استفاده از این دسته از دارو ها خطراتی مانند ایجاد تحمل (کاهش پاسخ به دارو)، افزایش حساسیت به درد به دلیل مصرف دارو و اعتیاد دارد. به دلیل این خطرات و تاثیر اندک در کنترل بیماری استفاده از این دسته از دارو ها برای بیماران مبتلا به فیبرومیالژی توصیه نمی شود. این دسته از دارو ها می توانند ساختار خواب را در بیماران مبتلا به فیبرومیالژی به هم بزنند که باعث بیشتر شدن خواب سبک و کاهش خواب عمیق می شود. اختلال خواب بیمار می تواند دیگر علائم فیبرومیالژی را بدتر کند. هرچه دوز دارو های اوپیوئیدی استفاده شده بیشتر باشد، اختلالات خواب نیز شدیدتر می شوند. در افراد با فیبرومیالژی شدید و بیمارانی که به دیگر روش های درمانی پاسخ نداده اند استفاده از اوپیوئید ها باید با هدف بهبود قابل ملاحظه عملکرد بیمار انجام شود و نه فقط کاهش درد. اگر عملکرد بیمار بعد از شروع این دسته از دارو ها بهتر نشد، باید این دارو ها قطع شوند و دیگر هم شروع نشوند. باید قبل از شروع اوپیوئید ها هدف نهایی بهبود عملکرد و حداکثر دوز مجاز دارو مشخص شود.
مهار کننده های بازجذب آمین
دارو های ضد افسردگی سه حلقه ای (Tricyclic anti-depressant) در دوز های پایین موثر اند و باعث بهبود خواب بیماران و افزایش اثرات دارو های مسکن می شوند. دو تا از دارو های ضد افسردگی سه حلقه ای که برای درمان فیبرومیالژی کاربرد زیادی دارند عبارت اند از آمی تریپتیلین (amitriptyline، معمولا با دوز 10 تا 50 میلی گرم) و سیکلوبنزاپرین (cyclobenzaprine، معمولا با دوز 2.5 تا 20 میلی گرم). این دارو ها دقیقا قبل از خواب شب استفاده می شوند.

دسته بعدی دارویی، مهارکننده های انتخابی بازجذب سروتونین (selective serotonin reuptake inhibitor) هستند. این دارو ها نیز جزو دارو های ضد افسردگی هستند اما در دوز های بالاتر برای به صورت تک دارویی در درمان فیبرومیالژی نیز موثر هستند. فلوکستین (fluoxetine) یکی از دارو های این دسته است که با دوز 40 تا 50 میلی گرم در روز برای درمان درد فیبرومیالژی کاربرد دارد.
مهارکننده های بازجذب سرتونین-نور اپی نفرین (serotonin-norepinephrine reuptake inhibitor) یکی دیگر از مهار کننده های بازجذب آمین هستند. دو تا از دارو های مهارکننده بازجذب سرتونین-نور اپی نفرین که برای درمان درد های ناشی از فیبرومیالژی استفاده می شوند دولوکستین (duloxetine) و میلناسیپران (milnacipran) هستند. بدون توجه به اینکه بیمار به افسردگی مبتلا هست یا خیر، دولوکستین با دوز 60 تا 120 میلی گرم هر روز صبح می تواند باعث کاهش درد بیمار شود. این دارو ها معمولا صبح ها مصرف می شوند چون به دلیل افزایش احساس انرژی توسط بیمار، مصرف آن ها در شب ها می تواند باعث بی خوابی شود. این دوز دولوکستین معمولا به خوبی توسط بیماران تحمل می شود. در تعداد محدودی از بیماران، عوارض جانبی خفیفی مانند تهوع، خشکی دهان، یبوست و بی اشتهایی گزارش شده است. با اینکه دوز های بالاتر دارو در کنترل درد موثر تر هستند، در کلینیک فوق تخصصی درد پروفسور سیروس مومن زاده برای کاهش احتمال ایجاد این عوارض، دولوکستین با دوز پایین تر 30 میلی گرم هر روز صبح آغاز می شود و در صورتی که عارضه ای برای بیمار ایجاد نشود، بر حسب شرایط دوز دارو هر هفته تا 30 میلی گرم افزایش داده می شود. میلناسیپران معمولا با دوز 100 تا 200 میلی گرم تجویز می شوند. به دلیل اینکه این دارو بیشتر از دولوکستین باعث افزایش انرژی می شود، از این دارو در بیمارانی استفاده می شود که خستگی شدیدتری دارند و یا مشکلات حافظه در این بیماران شدیدتر از بقیه افراد است. البته لازم به ذکر است که این دارو به خوبی دولوکستین تحمل نمی شود و عوارض آن کمی بیشتر از دولوکستین است.

مهارکننده گیرنده NMDA
دارو های مهار کننده گیرنده عصبی ان-متیل-دی-آسپارتیت (N-methyl-D-aspartate) برای کاهش حساسیت سیستم عصبی مرکزی استفاده می شوند. دارو های زیادی از این دسته مانند کتامین (Ketamine)، ممانتین (memantine) و دکسترومتورفان (dextromethorphan) برای کنترل درد بیماران مبتلا به فیبرومیالژی بررسی شده اند و نتایج از این تحقیقات نشان دهنده عملکرد خوب این دارو ها بوده است. به عنوان در مورد کتامین 50% بیماران از مصرف این دارو سود بردند. کتامین یکی از دارو هایی است که باعث فهم بهتر ما از وجود زیرگروه های مختلف فایبرومیالژی شده است، چون در بیماران فیبرومیالژی ای که از دیگر جنبه ها یکسان بوده اند تفاوت واضحی در پاسخ به کتامین یا عدم پاسخ به آن وجود دارد. استفاده از کتامین در درمان فیبرومیالژی به دلیل ترس از عوارض جانبی آن محدود شده است. بعضی از این عوارض روانی و به صورت احساس واقعی نبودن، تغییر تصور شخص از بدن خود و تغییر حواس شنوایی و بینایی هستند و عوارض دیگری مانند اضطراب، سرگیجه، خشم و حالت تهوع نیز در بعضی بیماران وجود دارد. همچنین در یک مطالعه جدید نشان داده شده است که اثرات مثبت تزریق وریدی کتامین بعد از تزریق و 8 هفته بعد از آخرین دوز تمام می شوند. به همین دلیل استفاده تزریقی از کتامین، بجز در بیماران خاص، بیشتر برای اثر پیشبینی کننده آن برای پاسخ دهی بیمار به کتامین خوراکی یا دکسترومتورفان استفاده می شود.


لیگاند های 2ϭα (دارو های ضد تشنج)
بعضی از دارو هایی که در ابتدا برای درمان تشنج و صرع تولید شده اند همانطور که می توانند آستانه تحریک سیستم عصبی مرکزی را بالا ببرند (و در نتیجه از وقوع تشنج جلوگیری کنند) می توانند آستانه تحریک عصبی در پاسخ به درد را بالا ببرند. پره گابالین (pregabalin) و گاباپنتین (gabapentin) از این دارو ها هستند. این دارو ها اثرات ضدتشنجی دارند و می توانند باعث کاهش حساسیت سیستم عصبی به درد شوند. این دارو ها باعث کاهش رها سازی تعداد زیادی از مواد شیمیایی مسئول انتقال پیام های درد می شوند، در نتیجه شدت درد بیمار کاهش پیدا می کند، کیفیت خواب بهتر می شود و خستگی مزمن بیمار کمتر بروز پیدا می کند. پره گابالین به صورت دو یا سه دوز در روز و با دوز کلی 300 تا 600 میلی گرم در روز تجویز می شود. پره گابالین به خوبی تحمل می شود و عوارض اندکی دارد. شایع ترین عارضه آن سرگیجه خفیف است که حتی با ادامه دادن دارو نیز معمولا خود به خود برطرف می شود. در کلینیک فوق تخصصی درد پروفسور سیروس مومن زاده برای کاهش عوارض احتمالی، این دارو با دوز پایین تری شروع می شود و به صورت هفتگی دوز دارو افزایش پیدا می کند. یک روش افزایش دوز، شروع دارو با دوز 150 میلی گرم قبل از خواب و افزایش هفتگی آن تا 300 یا 450 میلی گرم است و بعد از آن می توان یک دوز دیگر در هنگام صبح نیز تجویز کرد. افزایش وزن خفیف (2 تا 4 کیلوگرم) و تورم خفیف بدن به ترتیب در 6% و 12% بیماران دیده می شود. این افزایش آب بدن تاثیر منفی ای بر روی قلب یا کلیه ها ندارد. گاباپنتین نیز در درمان فیبرومیالژی موثر است.
نالتروکسن با دوز پایین و درمان های دارویی ترکیبی
نالتروکسن (naltrexone) یک دارو با اثرات ضد اپیوئیدی است که به اخیرا در درمان فیبرومیالژی استفاده می شود. به صورت تئوری این دارو با اثرات ضد التهابی در سیستم عصبی مرکزی می تواند درد بیماران را کاهش دهد. نالتروکسن با دوز 1 تا 4.5 میلی گرم برای درمان فیبرومیالژی استفاده می شود. ترکیب چند دارو برای کنترل فیبرومیالژی توصیه شده است. لازم به ذکر است که در حال حاضر تحقیقاتی در زمینه ترکیب دارو هایی که هرکدام به تنهایی برای درمان فیبرومیالژی استفاده می شوند وجود ندارد. به صورت کلی دارو هایی که به صورت همزمان استفاده می شوند باید از دسته های مختلفی باشند، مکانیزم اثر متفاوتی داشته باشند و عوارض جانبی مشترکی نداشته باشند.

درمان های مداخله ای
درمان های جراحی برای کنترل درد سندروم های درد منتشر مزمن، از جمله فیبرومیالژی، توصیه نشده اند و می توانند باعث هزینه اضافی برای بیمار و نیاز به مراقبت های بعد از جراحی شوند. دیگر روش های غیر تهاجمی برای درمان سندروم های درد منتشر مزمن در حال بررسی هستند.
بیماری های همراه
اختلال عملکردی در خواب و خستگی
رابطه نزدیک اختلالات خواب و فیبرومیالژی یک موضوع مهم برای مشخص کردن استراتژی های درمانی برای کاهش درد و بهبود عملکرد بیمار است. شاید یکی از قدم های اولیه در درمان هدفمند، تمرکز بر روی بهبود کیفیت خواب بیمار باشد. بیماران مبتلا به فیبرومیالژی می توانند دچار ریتم های غیر طبیعی خواب شوند و ریتم غیر طبیعی خواب در افرادی که به فیبرومیالژی مبتلا نیستند می تواند علائمی مانند فیبرومیالژی (احساس درد و خستگی) ایجاد کند. کیفیت خواب پایین می تواند زمینه ای برای ایجاد درد های مزمن منتشر باشد. درمان و مدیریت اختلالات خواب در بیماران مبتلا به فیبرومیالژی هنوز اختصاصی نیست و به صورت تجربی انجام می شود. درمان شناختی-رفتاری می تواند باعث بهبود به خواب رفتن، کاهش بیدار شدن حین خواب و افزایش احساس کفایت خواب توسط بیمار شود. دارو های آرام بخش مانند ضدافسردگی های سه حلقه ای از حمله آمی تریپتیلین و سیکلوبنزاپرین (cyclobenzaprine) بیشترین دارو هایی هستند که برای بی خوابی در بیماران مبتلا به فیبرومیالژی تجویز می شوند. با این وجود این دارو ها برای این کار مناسب نیستند چون معمولا عوارض بالایی دارند و بیمار نسبت به آن ها مقاوم می شود، هرچند که قطع این دارو ها به مدت یک ماه می تواند باعث برگشتن اثربخشی آن ها شود. چون دارو های مهار کننده انتخابی بازجذب سرتونین و مهارکننده بازجذب سرتونین-نور اپی نفرین باعث افزایش انرژی بیمار می شوند و ممکن است خواب بیمار را مختل کنند، بهتر است این دارو ها در هنگام صبح مصرف شوند. داروی پره گابالین برای کاهش درد و افزایش کیفیت خواب در این بیماران بسیار موثر است. خستگی با احتمال بسیار بالا معمولا نتیجه بی خوابی مزمن بیمار است. ورزش نقش مهمی در کاهش خستگی بیمار دارد. افسردگی و دیگر بیماری های همزمان مانند کم کاری تیروئید، دیابت، کم خونی و عفونت های مزمن نیز می توانند باعث کاهش انرژی بیمار شوند و بررسی و درمان آن ها نقش مهمی در درمان خستگی بیمار مبتلا به فیبرومیالژی دارد. ورزش با شدت کم تا متوسط می تواند باعث کاهش خستگی بیماران شود.
خلاصه
با وجود افزایش درک ما از پروسه بیماری و افزایش گزینه های درمانی، تشخیص و درمان بیماران با درد مزمن منتشر هنوز چالش برانگیز است. درحالی که سیستم درمانی تحت فشار است، طیف وسیع علائم فیبرومیالژی و تعداد بالای بیماری های همراه در جمعیت بیماران باعث سخت تر شدن تشخیص می شود. همچنین موثرترین روش های درمانی اکثرا به تغییر نحوه زندگی و رفتار بیمار نیاز دارند که باعث مشکل شدن درمان می شود. حتی کرایتریا تشخیصی این بیماری نیز در حال حاضر مورد بحث است و محققان و پزشکان برای کمک به تشخیص این بیماران در حال توسعه یک تعریف کاربردی از این بیماری هستند.
نشانه ها و تظاهرات بالینی فیبرومیالژی عبارت اند از: اختلال شناختی، بی خوابی، استرس روحی، خشکی بدن، درد اسکلتی-عضلانی و خستگی. این علائم غیر اختصاصی باعث مشکل شدن هم تشخیص و هم درمان می شوند. بیماری های همراه عبارت اند از: سندروم خستگی مزمن، سندروم روده تحریک پذیر، التهاب مثانه، آرتریت روماتوئید و لوپوس سیستمیک. این تصویر بالینی گسترده باعث پیچیده شدن روش های تشخیصی و افزایش بار بیماری بر روی فرد می شود.
نحوه بیماری زایی در فیبرومیالژی با استفاده از مطالعات مولکولی، بررسی های حسی، و دیگر روش های تستی مانند MRI عملکردی در حال بررسی و مشخص شدن است. غیرطبیعی بودن میزان مواد بیوشیمیایی تنظیم کننده عملکرد عصبی یکی از علل ایجاد فیبرومیالژی است. یکی دیگر از تغییرات در این بیماران، به هم خوردن تعادل مواد بیوشیمیایی ای است که مسئولیت تنظیم سیستم ایمنی بدن را بر عهده دارند. علل ژنتیکی و جنسیت نیز در ایجاد سندروم های درد منتشر مزمن نقش دارند. نتیجه این تحقیقات مشخص شدن تغییرات بیوشیمیایی و عملکردی ای است که منجر به درد مزمن منتشر می شوند.
روش های درمانی اکثرا به صورت ترکیبی از روش های دارویی، فعالیت های فیزیکی و برنامه های ورزشی و درمان شناختی-رفتاری انجام می شوند. دارو های که اخیرا توسط FDA تایید شده اند شامل پره گابالین، دولوکستین و میلناسیپران می شوند. نوع دارو و مقدار آن بر حسب شرایط بیمار و بیماری های همراه (مثلا بی خوابی) تنظیم می شوند. در نهایت بهترین نتیجه درمانی زمانی حاصل می شود که برنامه درمان از چند روش درمانی مختلف تشکیل شده باشد و بیمار در درمان خود مشارکت فعال داشته باشد (درمان فیزیکی، برنامه های ورزشی، درمان شناختی-رفتاری).
نکات مهم
• اهداف درمانی فیبرومیالژی عبارت اند از: کاهش درد، بهبود کیفیت خواب، بهبود توانایی عملکردی بیمار، حفظ روابط اجتماعی و بازگرداندن ثبات روانی و احساسی. برای رسیدن به این اهداف بیمار به ترکیبی از حمایت اجتماعی، آموزش، درمان های فیزیکی و دارو ها نیاز دارد.
• بیماران مبتلا به فیبرومیالژی افزایش حساسیت حسی دارند که در ابتدا تصور می شد فقط به حس درد محدود است اما مشخص شده است که در دیگر حواس بیمار (مثلا صدا و بینایی) نیز افزایش حساسیت وجود دارد.
• بیماران مبتلا به فیبرومیالژی مقدار بالاتری از مواد بیوشیمیایی مرتبط با درد دارند.
• در حال حاضر FDA سه دارو را برای درمان فیبرومیالژی تایید کرده است: دولوکستین و میلناسیپران که مهار کننده های بازجذب آمین هستند و پره گابالین که یک ثابت کننده غشا است.

