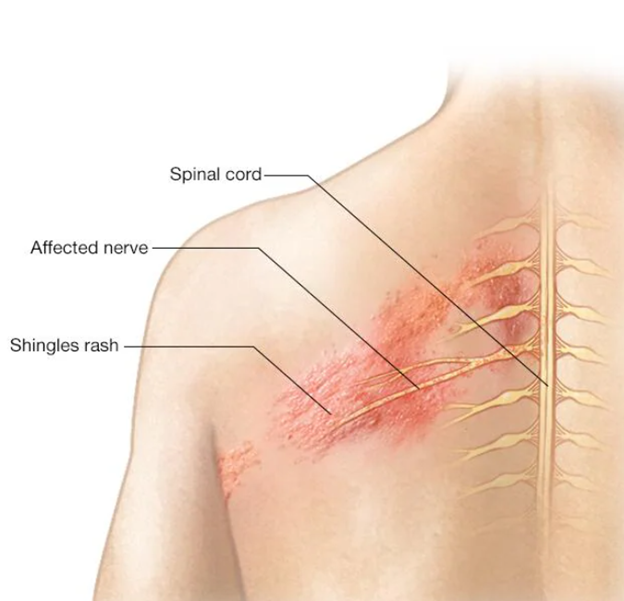
نوالژی (neuralgia) به درد ناشی از آسیب دیدگی یا التهاب عصب گفته می شود. درماتوم (dermatome) به ناحیه از سطح بدن گفته می شود که توسط یک عصب خاص عصب دهی می شود. نورالژی پس از هرپس (به اختصار PHN) به صورت درد در یک درماتوم تظاهر پیدا می کند. این اختلال درد بعد از ابتلا شدن فرد به هرپس زوستر (herpes zoster) که باعث بیماری زونا می شود اتفاق می افتد. این نوع درد باعث ناتوانی و کاهش کیفیت زندگی بیمار می شود و توانایی فرد برای انجام فعالیت های مختلف، چه در خانه و چه در جامعه را کاهش می دهد. کنترل درد این بیماران معمولا دشوار است و نیاز به چندین مداخله دارد. علل مختلفی ریسک ابتلا به هرپس زوستر و PHN را بالا می برند و موفقیت در درمان این بیماری وابسته به شناختن این علل است.
بیماری زونا: شیوع و فاکتور های خطر
واریسلا (Varicella) یک ویروس است که باعث بیماری آبله مرغان می شود و اکثرا بعد از اتمام بیماری به صورت خاموش در بدن بیمار باقی می ماند. هرپس زوستر (زونا) به علت فعال شدن مجدد ویروس واریسلا اتفاق می افتد. ویروس واریسلا توسط سیستم ایمنی بدن در حالت خاموش نگه داشته می شود و با تضعیف شدن سیستم ایمنی امکان فعال شدن مجدد ویروس واریسلا فراهم می شود. ضعیف شدن سیستم ایمنی می تواند به دلایل مختلفی مانند بالا رفتن سن، ابتلا به HIV یا سرطان، یا دارو های سرکوب کننده ایمنی (مخصوصا در بیماران بعد از پیوند عضو) اتفاق بی افتد. بروز سالانه زونا حاد در حدود 3.4 نفر از هر 1000 نفر است و این میزان در افراد بالای 50 سال بیشتر از دیگر گروه های سنی است و در سن 90 سالگی به حدود 11 نفر از هر 1000 نفر می رسد. در دیگر بررسی ها بروز زونا در افراد 20 تا 29 ساله میزان بروز حدود 3.6 نفر از هر 1000 نفر تخمین زده شد و در 70 سالگی 7.1 نفر از هر 1000 نفر و تا 80 سالگی به 12 نفر از هر 1000 نفر رسید.
PHN دردی است که حداقل تا 3 ماه بعد از زونای حاد باقی می ماند. این اختلال درد در 10 تا 20 درصد از بیمارانی که به زونا مبتلا شده اند اتفاق می افتد. احتمال ابتلا افراد با افزایش سن بالا می رود به صورتی که 80% افراد مبتلا به PHN سنی بالای 50 سال دارند. بیماران بالای 70 سال که به زونا مبتلا شده 50% ریسک ابتلا به PHN دارند و در حدود 13% از بیماران مبتلا به زونای بالای 50 سال به PHN مبتلا می شوند. PHN به ندرت در افراد زیر 40 سال اتفاق می افتد. فاکتور های خطر بسیاری برای ابتلا به PHN وجود دارد که از بین آن های می توان به سن بالا، شدت زیاد زونا حاد، جنس مونث و درد شدید حین زونا اشاره کرد. در بررسی های انجام شده مشخص شده است که بروز این بیماری در آقایان در سن پایین تری نسبت به خانم ها اتفاق می افتد، 72% بیماران سنی بالای 45 سال داشتند و نواحی شایع درگیر به ترتیب عبارت اند از: چشم (32%)، قفسه سینه (16%)، و صورت (16%). مشخص شده است که احتمال ایجاد بیماری 3 ماه بعد از بروز زونا احتمال ایجاد بیماری 1.8% است و در بیماران با سنی بیشتر از 60 سال، ریسک بروز PHN و شدت آن بیشتر از دیگر افراد است.
در سال های اخیر تجویز واسکن واریسلا بیشتر شده است چون در صورت ابتلا فرد به زونا امکان جلوگیر از تبدیل بیماری به PHN وجود ندارد و کارایی این واکسن در جلوگیری از ابتلا فرد به زونا و PHN به اثبات رسیده است. واکسن اولیه واریسلا حاوی ویروس زنده ضعیف شده بود و برای جلوگیر از کاهش ایمنی ایجاد شده یه دوز دیگر 10 سال بعد از دوز اولیه تزریق می شد. در سال 2017 واکسنی نو ترکیب تولید شد که با گذر زمان ایمنی ناشی از آن کمتر کاهش پیدا می کرد و بروز زونا و PHN را در افراد بالای 60 سال به مقدار بیشتری کاهش می داد.
بیماری زایی
واریسلا زوستر ویروسی است که باعث عفونت اولیه آبله مرغان می شود. این ویروس بعد از عفونت اولیه در گانگلیون ها (گره های عصبی) اعصاب حسی باقی می ماند. شایع ترین گانگلیون هایی که این ویروس در آن ها باقی می ماند، گانگلیون تریژمینال (Trigeminal) در عمق صورت و گانگلیون توراسیک (Thoracic) در داخل قفسه سینه است. به همین دلیل بعد از فعال شدن دوباره این ویروس و ابتلا فرد به زونا یا PHN صورت و قفسه سینه مناطق شایع درگیری هستند. بعد از ابتلا به آبله مرغان اولیه سیتم ایمنی بدن ویروس را در حالت خاموش نگه می دارد. بعد از فعال شدن مجدد ویروس به دلیل ضعیف شدن سیستم ایمنی بیمار دچار زونا می شود و بعد از آن ممکن است زونا به سمت PHN پیشرفت کند. حین فعال شدن مجدد، ویروس از گانگلیون هایی که در آن ها باقی مانده بود، در طول اعصاب حسی به سمت پوست حرکت می کند، در مسیر خود سلول های عصبی را تخریب می کند، و با رسیدن به سطح پوست بیمار دچار زونا می شود. به دلیل تخریب شدن سلول های عصبی توسط ویروس، عصب درگیر دچار التهاب می شود و این التهاب باعث شروع شدن درد بیمار می شود.
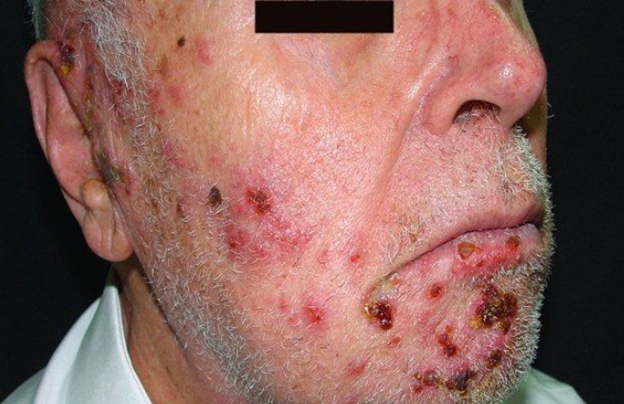
بعد از آسیب دیدن اعصاب توسط ویروس، سلول های عصبی مسئول حس درد، در اعصاب محیطی (اعصاب غیر از مغز و نخاع) و در اعصاب مرکزی (مغز و نخاع) نسبت به درد افزایش حساسیت پیدا می کنند. نتیجه این فرآیند کاهش مرز ایجاد درد است که باعث ایجاد درد توسط محرک های غیردردناک مانند لمس می شود، اما بیمار اختلال حسی پیدا نمی کند. یکی دیگر از فرآیند هایی که باعث درد بیمار می شود تخریب شدن اعصاب حسی است. با تخریب شدن سلول های عصبی، اعصاب حسی دچار التهاب می شوند که باعث ایجاد می شود. از طرف دیگر چون سلول های عصبی اعصاب حسی تخریب شده اند بیمار دچار اختلال حسی نیز می شود.
سیستم عصبی سمپاتیکی (قسمتی از سیستم عصبی خودکار بدن) حین التهاب عصبی باعث منقبض کردن عروق اطراف عصب درگیر می شود که باعث انقباض عروق، خونرسانی به عصب کاهش پیدا می کند و با کمتر رسیدن اکسیژن به بافت، عصب آسیب می بیند. معمولا بیمار سه حالت درد مختلف دارد: درد دائمی بدون تحریک (مثلا لمس شدن، …)، درد گهگاهی بدون تحریک، و درد ناشی از تحریک پوست که با محرک های غیردردناک اتفاق می افتد.
تشخیص
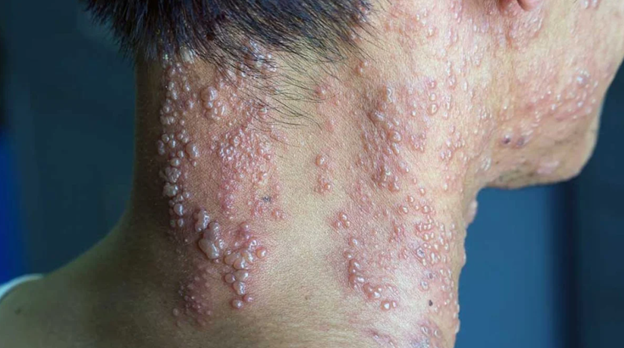
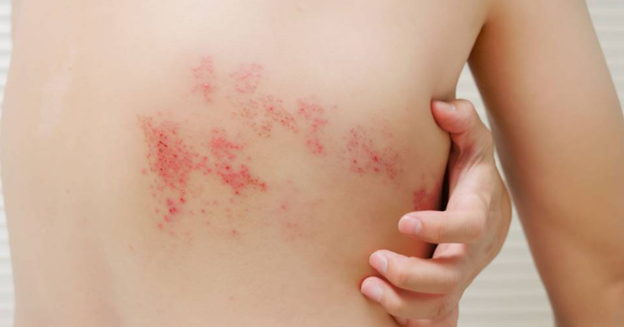
PHN به صورت بالینی تشخیص داده می شود. معمولا درد بیمار به صورت یک درد دائمی در محدوده عصبی دهی شده توسط یک عصب خاص و به صورت یک طرفه است. مرحله حاد زونا به صورت بروز پاپول هایی روی پوست مانند آبله مرغان بروز می کند که بعد از یک تا دو هفته دلمه می بندند و بیمار دچار سوزنش، افزایش حساسیت به درد، خارش و درد شدید می شود. ممکن است قبل از بروز علائم پوستی، علائمی کلی مانند تب، سردرد، خستگی، ترس از نور و احساس غیرعادی پوست وجود داشته باشد. PHN می تواند از دو هفته بعد از زونا ایجاد شود و در اصل فرم مزمن این بیماری است. درد این بیماری بسیار ناتوان کننده است و می تواند به صورت سوزش، افزایش حساسیت به درد، بی حسی و درد با محرک های غیردردناک در ناحیه پوستی درگیر تظاهر پیدا کند. درد بیمار معمولا تا 6 ماه بعد کاهش پیدا می کند یا به صورت کامل برطرف می شود اما در مواردی ممکن است تا سال ها ادامه داشته باشد. تشخیص این بیماری با کمک معایینه بیمار با بررسی اختلالات حسی و بررسی تاریخچه بیماری وی انجام می شود.
درمان
درمان این بیماری به دو دسته درمان مرحله حاد (زونا) و مرحله مزمن (PHN) تقسیم می شود. در مرحله حاد (زونا) دارو های اصلی کاهش دهنده طول مدت بیماری دارو های ضد ویروسی مانند فامسیکلوویر و والاسکلوویر هستند. در بررسی های مختلف نشان داده شده است که شروع این دارو ها در 72 ساعت اول بیماری سرعت بهبودی علائم را افزایش می دهند و باعث کاهش درد بیمار می شوند. از بین دارو های ضدویروسی موجود دارو های فامسیکلوویر و والاسیکلوویر نتایج بهتری نسبت به دیگر دارو ها داشته اند.
دیگر دارو های مورد استفاده در مرحله زونا عبارت اند از: استامینوفن، دارو های ضدالتهابی غیر استروئیدی (مانند ناپروکسن)، ترامادول و اوپیوئید ها. از این دارو ها در کنار دارو های ضدویروسی در بیمارانی که درد شدیدی دارند استفاده می شود. استفاده از دارو های کورتیکواستروئیدی باعث کاهش شدت درد بیمار می شود اما طول مدت بیماری را کاهش نمی دهد و باعث جلوگیری از پیشرفت زونا به PHN نمی شود.
درمان های مداخله ای مانند تزریق اپی دورال می توانند درد بیمار به مقدار زیادی کاهش دهند و می توانند درد بیمارانی که از این روش های درمانی استفاده کرده اند در طولانی مدت کمتر از بیمارانی است که فقط از روش های دارویی استفاده کرده اند.
درمان های دارویی
درمان های PHN به سه دسته دارویی (موضعی، خوراکی، …) مداخله ای (بلاک اعصاب سمپاتیکی، تزریق به فضای اطراف نخاع، جراحی) و پیشگیری (با استفاده از واکسن) تقسیم می شوند. مانند دیگر درد های مزمن، برنامه درمانی چند جانبه نتایج بهتری خواهد داشت.
دارو هایی مانند گاباپنتین، پره گابالین، ترامادول و لیدوکائین موضعی انتخاب اول درمان هستند چون عوارض ناشی از آن ها در بیماران (با توجه به سن بالای اکثر بیماران) کمتر از دیگر دارو هاست. دیگر دارو های مورد استفاده در درمان PHN عبارت اند از: دارو های ضد افسردگی سه حلقه ای (TCA)، مهارکننده های بازجذب سرتونین و نوراپی نفرین (نوعی داروی ضدافسردگی، SNRI)، اوپیوئید ها و کرم موضعی کاپساسین (capsaicin). دارو مورد استفاده برای هر بیمار با توجه به علائم وی، معایینه و شرح ها بیمار انتخاب می شود.
دارو های موضعی
پچ (چسب) لیدوکائین 5% و کرم لیدوکائین 4%-10% رایج ترین دارو های موضعی مورد استفاده هستند. لیدوکائین موضعی می تواند حساسیت افزایش یافته بیمار به درد را کاهش دهد و مطالعات مختلف اثربخشی این دارو را اثبات کرده اند. علاوه بر اثربخشی بالا به دلیل جذب شدن بسیار کم این دارو از طریق پوست، و عدم تداخل با دیگر دارو ها لیدوکائین موضعی دارویی بسیار امن است. شایع ترین عارضه این دارو ناراحتی پوستی خفیف است.
پچ لیدوکائین:
کرم کاپساسین یکی دیگر از دارو های موضعی مورد استفاده در PHN است که با قرار دادن این کرم بر روی پوست ابتدا احساس سوزن بیمار افزایش پیدا می کند اما با گذر زمان با کاهش حساسیت عصب درگیر باعث کاهش درد بیمار می شود.
دارو های ضدتشنج
داروی گاباپنتین یکی از رایج ترین داروهایی است که به عنوان انتخاب اول برای درمان PHN استفاده می شود. با استفاده از این دارو نشان داده شده است که درد بیماران بعد از 9 هفته به طور میانگین 43% کاهش پیدا می کند و خواب بیماران 52% بهتر می شود. بسته به شرایط بیمار می توان این دارو را با دوز کم شروع کرد و به مرور زمان دوز آن را افزایش داد. پره گابالین نیز با مکانیزمی مشابه با گاباپنتین عمل می کند اما از آن گران تر است. برتری این دارو نسبت به گاباپنتین دوز کمتر مورد نیاز برای کاهش درد بیمار است.
دارو های ضد افسردگی
دارو های ضدافسردگی سه حلقه مانند نورتریپتیلین و آمی تریپتیلین به عنوان انتخاب اول درمان PHN استفاده می شوند و می توانند درد را در 67% بیماران درمان کنند و باعث بهبود خواب بیماران شوند. با اینکه هر دوی این دارو ها اثربخشی یکسانی دارند اما نورتریپتیلین معمولا عوارض کمتری دارد و به همین دلیل معمولا به آمی تریپتیلین ترجیح داده می شود.
ونلافاکسین یه داروی مهارکننده بازجذب سرتونین و نوراپی نفرین است و در درمان درد های ناشی از اختلال عصبی (از جمله PHN) کاربرد دارد و عوارض آن کمتر از دارو هایی ضدافسردگی سه حلقه است. برای ایجاد اثردرمانی نیاز به مصرف دوز بالایی از این دارو است که ممکن است به دلیل ایجاد عوارضی مانند افزایش فشار خون و افزایش ریسک تشنج در بیمار، پزشک دارویی دیگر را بر حسب شرایط بیمار انتخاب کند.
اوپیوئید ها
دارو هایی مانند اکسی کدون و مورفین برای درمان درد ناشی از PHN استفاده می شوند اما لازم به ذکر است که اثربخشی این دارو ها به اندازه دارو های خط اول اثبات نشده است. ترکیب داروی مورفین و گاباپنتین می تواند در کنترل درد بیمار موثرتر از هرکدام از این دارو ها به تنهایی باشد.

ترامادول
ترامادول یکی از دارو هایی است که برای درمان درد های ناشی از اختلالات عصبی به کار برده می شود و مشخص شده است که این دارو علاوه بر کاهش شدت درد، باعث افزایش کیفیت زندگی بیمار نیز می شود.
درمان های ترکیبی
تحقیقات زیادی بر روی درمان های شامل چند دارو، با هدف کنترل درد بیمار با کمترین دوز ممکن دارو و کمترین عوارض دارویی ممکن، انجام شده است. ترکیب داروی گاباپنتین با مورفین و یا ترکیب گاباپنتین با نورتریپتیلین موثر تر از مصرف هر یک از این دارو ها به تنهایی بوده اند.
درمان های مداخله ای
درمان های مداخله ای شامل بلاک اعصاب (تزریق داروی بی حسی و ضدالتهابی به اطراف عصب)، تزریق به لایه های اطراف نخاع و نوروماجولیشن می شوند. این روش های درمانی خط اول روش های درمانی PHN نیستند و معمولا همراه با روش های دارویی برحسب شرایط بیمار به کار برده می شوند.
بلاک اعصاب سمپاتیکی
بلاک اعصاب با تزریق دارو های بی حسی و ضد التهابی به اطراف عصب انجام می شود که نتیجه آن جلوگیری از انتقال پیام های درد توسط عصب است. اعصاب سمپاتیکی بخشی از سیستم عصبی خودکار بدن هستند و در ایجاد درد در PHN نقش دارند. بلاک اعصاب سمپاتیکی برای درمان درد ناشی از زونا، درمان PHN و برای جلوگیری از پیشروی زونا به PHN انجام می شود. کاربرد این بلاک های عصبی در کاهش طول مدت بیماری زونا و کاهش درد در PHN، به خصوص در طولانی مدت، به اثبات رسیده است.
تزریقات اطراف نخاع
تزریق دارو های بی حسی و ضد التهابی به لایه های پوشاننده نخاع از جمله تزریقات اپی دورال و تزریقات پاراورتبرال باعث کاهش درد در PHN می شوند. تزریق اپی دورال باعث کاهش درد حاد ناشی از PHN می شود. در تزریق اپی دورال دارو ها به یکی از لایه های اطراف نخاع تزریق می شود که با پخش شدن موضعی دارو در اطراف نخاع، اعصاب نخاعی (اعصابی که مستقیما از نخاع خارج می شوند و به سمت اندام ها حرکت می کنند) درگیر بلاک می شوند. تزریق اپی دورال باعث کاهش پیشرفت زونا به PHN تا 15 برابر می شود و این مقدار کاهش ریسک بروز PHN پس از زونا متقل از دیگر خصوصیات بیمار (مانند دارو های مصرفی دیگر و …) است.
در تزریقات پاراورتبرال دارو های بی حسی و ضدالتهابی به اطراف ریشه عصب نخاعی درگیر می شوند و باعث بلاک شدن این عصب می شوند. مشخص شده است که بروز PHN تا یک سال بعد از زونا و استفاده از تزریق پاراورتبرال برای درمان 2% است و این موضوع درحالی است که بروز PHN تا یک سال بعد از زونا و تنها استفاده از دارو های خوراکی برای درمان 15% است.
تزریقات اینتراتکال یکی دیگر از روش های تزریق دارو به لایه های اطراف نخاع است و این تزریقات، مخصوصا در بیمارانی که در حال حاضر در فاز مزمن PHN هستند، می توانند درد بیمار را به مقدار زیادی کاهش دهند و کیفیت زندگی بیمار را بهبود ببخشند اما به دلیل عوارض جانبی احتمالی استفاده از این روش به اندازه بلاک اپی دورال و بلاک پاراورتبرال کاربرد ندارد.
از دیگر روش هایی که برای درمان PHN از آن ها استفاده می شود می توان به تحریک عصب با الکتریسیته از راه پوست (TENS)، تزریق موضعی بوتولونیوم و تخریب اعصاب درگیر با رادیوفرکوئنسی (تخریب عصب با سوزنی که امواج رادیویی تولید می کند) اشاره کرد.
نوروماجولیشن
نورماجولیشن روشی درمانی است که در آن با تحریک عصب با یک الکترود عملکرد عصب تنظیم می شود و به حالت نرمال بر میگردد. در این روش الکترود هایی در کنار نخاع یا عصب محیطی قرار داده می شوند که توسط یک تولید کننده جریان الکتریکی که قابل ایمپلنت کردن در بدن بیمار است تغذیه می شوند و می توانند به تنظیم کارکرد سیستم عصبی کمک کنند. این روش برای درمان درد های مزمن بسیاری از جملهPHN کاربرد دارد. در مطالعات انجام شده بر روی کاربرد این روش درمانی در زونای حاد مشخص شده است که با این روش درمانی درد 40% تا 70% بیماران کاهش پیدا می کند. در دیگر مطالعات انجام شده بر روی زونای حاد، تحت حاد و PHN کاربرد نوروماجولیشن به اثبات رسیده است ئ تا 97.5% بیماران کاهش قابل توجهی در درد و علائم داشته اند. تحریک اعصاب محیطی با ایمپلنت می تواند درد بیماران را تا 20 ماه بعد از کارگذاری ایمپلنت در 80% بیماران بیشتر از 50% کاهش دهد.
شیوع
در سال 2018 حدود 37.9 میلیون نفر در جهان به ویروس HIV مبتلا بودند. با پیشرفت دارو های ضد ویرویسی که باعث کاهش عفونت های سیستم عصبی مرکزی (مغز و نخاع) شدند، در حال حاضر نوروپاتی شایع ترین عارضه عصبی HIV است. نوروپاتی به دسته ای از اختلال اعصاب گفته می شود که به صورت درد، سوزنش، بی حسی، اختلال حرکتی و … تظاهر پیدا می کند. برحسب مرحله ای از عفونت HIV که بیمار در آن قرار دارد، عوارض عصبی مختلفی بروز می کنند.
نوروپاتی علامت دار در 10% تا 35% از افراد مبتلا به HIV بروز می کند. از بین هر 100 بیمار مبتلا به HIV بین 1 تا 40 نفر به صورت سالانه به نوروپاتی مبتلا می شوند که این میزان در افراد مسن یا در مراحل پیشرفته بیماری بیشتر است. اختلالات عصبی مختلفی به دلیل عفونت با HIV ایجاد می شوند، اما دو نوع شایع این اختلالات پلی نوروپاتی حسی دیستال (به معنی انتهای اندام ها، DSP) و نوروپاتی سمی ضد رترویروسی (ATN) هستند. پلی نوروپاتی حسی دیستال به دلیل خود ویروس ایجاد می شود اما نوروپاتی مسمومیت سمی ضد رترویروسی به دلیل دارو های تجویز شده برای درمان ویروس HIV اتفاق می افتد و شیوع آن از پلی نوروپاتی حسی دیستال کمتر است. فاکتور های خطر برای ابتلا به نوروپاتی ناشی از HIV عبارت اند از: سن بالا، کاهش گلبول های سفید خون، سوتغذیه، مصرف الکل و استفاده از بعضی دارو ها.
علائم بالینی
با اینکه نوروپاتی ناشی از HIV به دو دسته مختلف تقسیم می شود اما از نظر علائم این دو نوع نوروپاتی تقریبا یکسان هستند. با کمک ارزیابی زمان تزریق دارو های ضد ویروسی و بررسی شدت علائم در مقایسه با آن می توان نوروپاتی سمی ضد رترویروسی را از پلی نوروپاتی حسی دیستال افتراق داد. پلی نوروپاتی حسی دیستال معمولا در مرحله تحت حاد یا مزمن بیماری اتفاق می افتد، هرچند که ممکن است در مراحل پیشرفته بیمار نیز دیده شود.
علائم بیمار به صورت احساس بی حسی دردناک و ایجاد درد با محرک های غیردردناک بروز می کند. شروع علائم معمولا تدریجی است و اکثرا به صورت دو طرفه از انتهای پا ها آغاز می شود. بعد از شروع علائم، درد بیمار به آرامی به سمت قسمت های نزدیک تر به بدن گسترش پیدا می کند و درد در انتهای اندام ها بیشتر از قسمت های تازه درگیر شده است. احساس بی حسی دردناک پا معمولا از کف پا شروع می شود و تا زمانی که درد بیمار تا زانو نرسد معمولا انگشتان پا درگیر نمی شوند. تا 35% از بیمارانی که به HIV مبتلا شده اند تا سه و نیم ماه بعد به نوروپاتی مبتلا می شوند.
اولین علامت بیمار معمولا احساس درد سوزاننده با بی حسی است که در شب ها بدتر می شود. کمی بعد از این حالت آستانه تحمل درد بیمار کاهش پیدا می کند و بیمار با محرک های غیر دردناک (مانند لمس آرام) نیز دچار درد می شود. به همین دلیل کفش پوشیدن و راه رفتن برای بیمار مشکل می شود و حل راه رفتن لنگ می زند. در نوروپاتی ناشی از HIV معمولا اعصاب حرکتی درگیر نمی شوند اما علاوه بر اختلال حسی پا ممکن است اختلال رفلکس مچ پا نیز وجود داشته باشد.
بررسی های تشخیصی
در حال حاضر روشی به عنوان استاندارد طلایی برای تشخیص نوروپاتی مرتبط با HIV وجود ندارد و روش تشخیصی اصلی این بیمار با شرح حال و معایینه و رد کردن سایر علل احتمالی نوروپاتی است. می توان از بررسی هدایت عصبی و بیوپسی (نمونه برداری بافتی) برای اثبات این بیماری استفاده کرد.
بیماری زایی
با اینکه هر دو نوع نوروپاتی علائم یکسانی دارند اما نحوه ایجاد بیماری آن ها متفاوت است. در پلی نوروپاتی حسی دیستال به دلیل التهاب مزمن ایجاد شده در اعصاب، سلول های عصبی آسیب می بینند که نتیجه این فرآیند ایجاد درد برای بیمار است. علاوه بر این موضوع مغز و نخاع نسبت به درد حساسیت بیشتری پیدا می کنند که باعث تشدید علائم بیمار می شود. در نوروپاتی سمی ضدرترویروسی داروی های ضد ویروسی لازم برای درمان عفونت HIV اثری سمی بر روی سلول های عصبی می گذارند. این نوع نوروپاتی معمولا در 1 سال اول شروع درمان آغاز می شود و در بیمارانی که از قبل نیز نوروپاتی داشته اند شایع تر است.
درمان
در حال حاضر درمانی قطعی برای این بیماری وجود ندارد و اکثرا از دارو های مورد استفاده برای دیگر علل نوروپاتی استفاده می شود. قدم اول درمان کاهش دوز دارو های ضد ویروسی در صورت امکان است. قبل از شروع هرگونه درمان دیگری لازم است تا بیمار از نظر تغذیه ای و متابولیک تحت شرایط مناسب قرار بگیرد زیرا همین عوامل می توانند باعث نوروپاتی شوند. دارو های زیادی برای درمان این نوروپاتی بررسی شده اند که موفقیت چندانی نداشته اند. داروی استیل-ال کارنیتین (Acetyl-l-carnitine) می تواند درد بیمار را کاهش دهد و از سلول های عصبی حفاظت کند. اریتروپویتین که یک دارو افزایش دهنده گلبول های قرمز است نیز می تواند سرعت تخریب اعصاب را کاهش دهد. دارو های ضدافسردگی (مانند آمی تریپتیلین، دولوکستین و ونلافاکسین) که در درمان دیگر علل نوروپاتی بسیار موثر هستند بر این نوع نوروپاتی اثر چندانی ندارند. در موارد خفیف می توان از استامینوفن یا دارو های ضد التهابی غیر استروئیدی (مانند بروفن) استفاده کرد و در موارد شدید ممکن است برای کنترل درد نیاز به استفاده از دارو های اوپیوئیدی (مانند مورفین و اکسی کدون) باشد. گاباپینتین که یک داروی ضد تشنج است و برای کنترل دیگر علل نوروپاتی استفاده فراوانی دارد می تواند درد بیماران مبتلا به نوروپاتی ناشی از HIV را تا 44% کاهش دهد و خواب این بیماران را تا 49% بهبود بخشد. پره گابالین داروی ضد تشنج دیگری است که می تواند درد این بیماران را تا مقدار زیادی کاهش دهد. دارو های موضعی مانند پچ پوستی لیدوکائین 5% و کرم کاپسایسین نیز در درمان درد این بیماران به کار برده می شوند و به دلیل موضعی بودن عوارض کمی دارند.

شیوع و عوامل خطر
نوروپاتی به دسته ای اختلالات عصبی گفته می شود که در آن ها به دلیل اختلال عملکرد عصبی بیمار دچار علائمی از جمله درد، گزگز و … می شود. نوروپاتی دیابتی به نوروپاتی ای گفته می شود که در زمینه دیابت و بدون وجود علت دیگر اتفاق می افتد. نوروپاتی های دیابتی به صورت کلی بیماری هایی پیچیده و متنوع هستند و اجزای مختلفی از سیستم عصبی را درگیر می کنند و علائم مختلفی دارند. نوروپاتی دیابتی یک بیماری ناشی از تخریب سلول های عصبی است که باعث تخریب سلول های عصبی حسی و خودکار و به مقدار کمتر سلول های عصبی حرکتی می شود. نورپاتی دیابتی به دو دسته فراگیر و مرکزی تقسیم می شود. به طور کلی منظور از فراگیر، اختلال حسی حاد، اختلال حسی و حرکتی انتهای اندام ها و اختلال سیستم عصبی خودکار بدن است و منظور از مرکزی، اختلالات عصبی اعصاب مرکزی و اختلال حرکتی ابتدای اندام ها است.
سازمان جهانی سلامت تعداد بیماران مبتلا به دیابت را در سال 2000، 150 میلیون نفر تخمین زده است و پیشبینی می شود این عدد تا سال 2030 به 366 میلیون نفر برسد. در حدود 56% از بیماران مبتلا به نوروپاتی دیابتی (DPN) دچار دردی می شوند که باعث کاهش کیفیت زندگی این افراد می شود. شیوع درد در پا ها بین 6% تا 27% است و شیوع DPN بین مردان و زنان مساوی است. در بین بیماران مبتلا به دیابت تیپ 2 نیمی از بیماران اختلال حسی مزمن داشتند اما تنها یک سوم از آن ها از درد با مدت بیشتر از 1 سال شکایت داشتند. شیوع DPN در بیماران مبتلا به دیابت بین از 16% تا 44% متفاوت است و این بیماری در بیماران مبتلا به دیابت تیپ 2 شایع تر از بیماران مبتلا به دیابت تیپ 1 است. شیوع درد پا در بیماران مبتلا به دیابت در حدود 14% است که این میزان در بیماران مبتلا به دیابت تیپ 2 16% و در بیماران مبتلا به دیابت تیپ 1 6% است.
شیوع نوروپاتی اعصاب محیطی (اعصاب غیر از مغز و نخاع) در بیماران مبتلا به دیابت نوع 1 در حدود 34% است و این بیماری در بیماران مبتلا به دیابت تیپ 1 جوان (با میانگین سنی 15 سال) 8% است. شیوع نوروپاتی دیابتی در بیماران مبتلا به دیابت نوع 2 با طولانی شدن مدت دیابت افزایش پیدا می کند به صورتی بعد از 10 سال از زمان شروع دیابت از 8% به 42% می رسد. به صورت میانگین از هر 100 بیمار مبتلا دیابت تیپ 2 6 نفر از آن ها در هر سال به DPN مبتلا می شوند درحالی که از هر 100 بیمار مبتلا به دیابت تیپ 1 3 نفر از آن ها در هر سال دچار DPN می شوند.
فاکتور های خطر بروز DPN مورد مطالعات گسترده ای قرار گرفته اند و مهم ترین این فاکتور ها عبارت اند از سن، طول مدت دیابت و میزان هموگلوبین A1C (نشان دهنده سطح قند خون در 3 ماه گذشته). دیگر فاکتور های خطر ابتلا بیمار به DPN عبارت اند از: فشار خون بالا، اختلال تحمل گلوکز، سابقه مصرف سیگار یا الکل، و قد بلند. در مطالعه ای بر روی بیماران با نوروپاتی با علت نامعلوم، 37% از آن ها اختلال تحمل گلوکز داشتند و 77% از این بیماران با اختلال تحمل گلوکز دچار نوروپاتی دردناک شده بودند. چربی خون بالا در همراهی با وزن بالا یکی دیگر از فاکتور های خطر ایجاد DPN است. فاکتور های ژنتیکی نیز در ایجاد این بیماری نقش دارند به این صورت که 56% بیماران مبتلا به DPN فامیل درجه اول یا دوم مبتلا به DPN دارند.
بیماری زایی
نوروپاتی دیابتی به علل مختلفی اتفاق می افتد. با بالا رفتن قند خون، غلظت قند در انتهای سلول های عصبی بالا می رود. طی فرآیند های بیوشیمیایی قند به مواد دیگری تبدیل می شود که این مواد باعث کاهش مقاوت سلول نسبت به آسیب دیدگی می شوند و با انقباض عروق اطراف عصب ،اکسیژن رسانی به آن کاهش پیدا می کند. یکی دیگر از فرآیند های بیماری زایی در DPN افزایش ضخامت دیواره عروق کوچک و افزایش سلول های پوشاننده سطح داخلی عروق است که باعث کاهش خونرسانی و اکسیژن رسانی به اعصاب می شود و در نتیجه سلول های عصبی به آرامی تخریب می شوند. تمامی فرآیند های توضیح داده شده در همراهی با یک دیگر اتفاق می افتند.
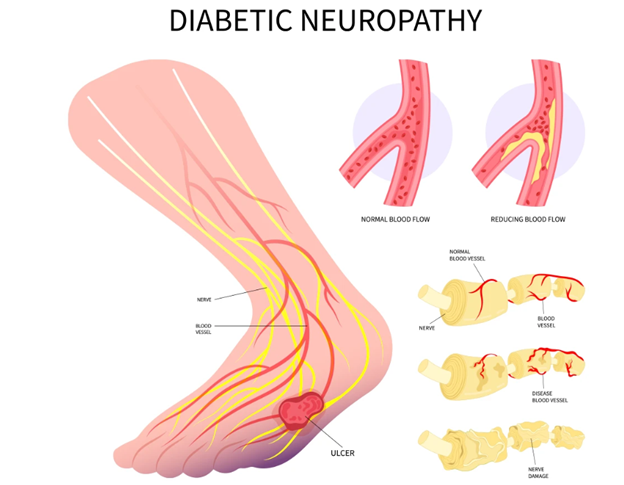
فارغ از فرآیند آسیب عصب، DPN زمانی اتفاق می افتد که شاخه های سلول های عصبی اعصاب محیطی حسی تخریب می شوند و بعد از این اتفاق با گذر زمان و طولانی شدن مدت دیابت، قسمت مرکزی این سلول های عصبی نیز از بین می روند. مواد بیوشیمیایی موثر بر ترمیم اعصاب نقش مهمی در جلوگیری از DPN دارند و این مواد در بیماران مبتلا به دیابت کاهش پیدا می کنند که نتیجه این موضوع مستعد شدن بیمار به ابتلا به DPN است.
علائم بالینی
اختلالات حاد حسی و حرکتی معمولا مرتبط با دوره های کنترل نبودن دیابت مانند بالا رفتن بیش از حد قند خون و کتواسیدوز دیابتی (بالا رفتن زیاد قند خون تا حد خطرناک که نیاز به بستری دارد) اتفاق می افتند. این نوع نوروپاتی (حسی و حرکتی حاد) بسیار نادر است و شایع ترین نوع نوروپاتی دیابتی، نوروپاتی محیطی دیابتی حسی مزمن (CSDPN) است به طوری که 80% از نوروپاتی های دیابتی در این دسته قرار می گیرند. در CSDPN معمولا درد بیماران به صورت یک درد سوزشی قرینه از انتهای دست و پا شروع می شود. معمولا درد بیمار از پا ها به صورت قرینه شروع شده و به آرامی به سمت بالا پیشرفت می کند. این حالت به دلیل آسیب دیدن اعصاب بلند اتفاق می افتد.
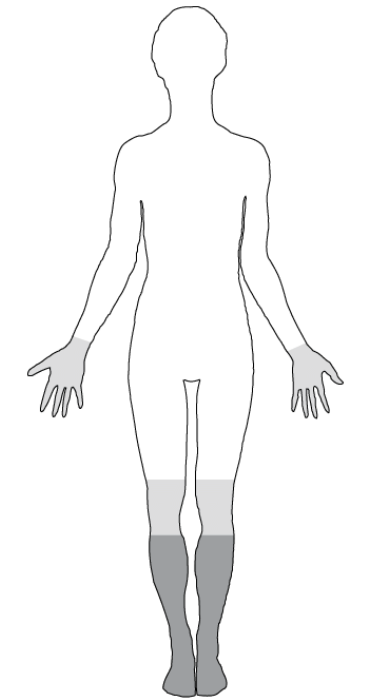
تشخیص بیماری بر اساس شرح حال دقیق و معایینه است و با استفاده از پرسشنامه های مخصوص این بیماری و معایینه می توان با دقت بالایی این بیماری را تشخیص داد و دیگر علل نوروپاتی را رد کرد. علائم اولیه در بیشتر از نیمی از بیماران به صورت درد سوزشی، احساس برق گرفتگی، درد برنده، بی حسی، خارش عمقی با حساسیت بالا به لمس شدن بروز می کنند و معمولا علائم بیمار در شب ها بدتر می شوند. درگیری دست ها معمولا شایع نیست.
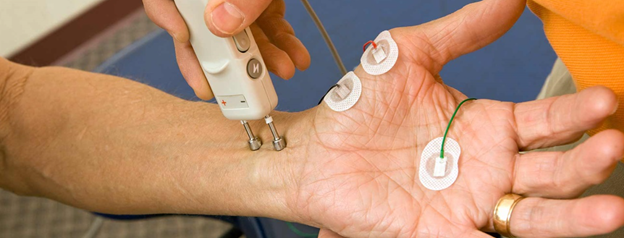
در معایینه پا ها معمولا حس های لرزش، فشار، درد و دما مختل هستند و رفلکس مچ پا کاهش پیدا کرده است. معمولا اختلال حس لمس شدن زودتر از اختلال حس لرزش و اختلال حس موقعیت مکانی پا اتفاق می افتد. در نوروپاتی شدید ممکن است راه رفتن بیمار مختل شود و به لنگان حرکت کند. همچنین با درگیری سیستم عصبی خودکار علائمی مانند گرمی یا سردی پوست، عروق پای برجسته و خشکی پوست ایجاد می شوند. استاندارد طلایی تشخیص این بیماری بررسی هدایت عصبی است و با رد کردن دیگر علل، تشخیص DPN قطعی می شود.
اختلال سیستم عصبی خودکار در بیماران مبتلا به دیابت نوع 1 و 2 طول کشیده شایع است و ممکن است در هر مرحله ای از بیماری دیده شود. این نوع از اختلال عصبی، بجز اختلال اعصاب خودکار کنترل کننده قلب، معمولا برگشت پذیر نیست. علائم اختلال اعصاب خودکار می تواند به صورت تپش قلب در زمان استراحت، افت فشار خون حین ایستادن، خشکی پوست دست و پا، اختلال نعوذ، اختلال جنسی در خانم ها، یبوست شدید و اسهال بروز کند. عروق معمولا گشاد می شوند که باعث تجمع خون در پا ها می شود که این موضوع می تواند باعث کاهش تراکم استخوان شود.
اختلال اعصاب مرکزی معمولا در بیماران با دیابت تیپ 2 بروز می کند و به صورت درد تحت حاد و ضعف غیرقرینه ران ها بروز پیدا می کند. ممکن است دست ها یا انتهای پا ها نیز درگیر شوند اما این حالت شایع نیست. درگیری اعصاب سر بسیار نادر است.
روش های درمان
روش های درمان DPN به خوبی بررسی شده اند و شامل استفاده از دارو های ضدافسردگی سه حلقه (TCA)، مهارکننده های بازجذب سرتونین و نوراپی نفرین (SNRI)، دارو های ضد تشنج، اوپیوئید ها و دیگر روش ها هستند. از این روش های می توان برای جلوگیری از بروز DPN نیز استفاده کرد. مانند دیگر درد های مزمن، استفاده از چند روش درمانی باعث بهتر شدن نتایج می شود. هدف اصلی درمان جلوگیری از آسیب دیدن پا ها ناشی از بین رفتن حس آن ها، یا کاهش درد بیمار و افزایش کیفیت زندگی بیمار است.
تغییرات شیوه زندگی (لایف استایل)
بروز DPN با افزایش قند خون و کمبود انسولین (هورمونی در بدن که قند خون را کاهش می دهد) مرتبط است. کنترل قند خون موثرترین روش به تاخیر انداختن ابتلا بیمار به DPN و جلوگیری از پیشرفت آن است. کنترل شدید قند خون باعث کاهش ریسک ابتلا بیمار دیابتی به DPN تا 76% می شود و از پیشرفت عوارض چشمی و کلیوی دیابت و DPN جلوگیری می کند. بررسی های جدید افزایش چربی های خون را به عنوان فاکتور خطری برای ابتلا به DPN مشخص کرده اند. چاقی به همراه اختلال چربی های خون می تواند با آسیب رساندن با اعصاب باعث ابتلا فرد به نوروپاتی دیابتی شود. در گذشته دارو های استاتین ای (که برای کنترل چربی خون استفاده می شوند) به عنوان علتی برای ایجاد نوروپاتی به حساب می آمدند اما بررسی های جدید این موضوع را رد کرده است. فارغ از تاثیر دارو های استاتین ای، ورزش کردن باعث کاهش قند و چربی خون می شود و می تواند باعث کاهش بروز DPN شود.
دارو های ضد تشنج
گاباپنتین به عنوان انتخاب اول برای درد های ناشی از نوروپاتی استفاده می شود و می تواند درد ناشی از DPN را کاهش دهد و باعث بهبود خواب و بهبود وضعیت روانی بیمار شود. پره گابالین داروی ضد تشنجی دیگری است که برای درمان درد ناشی DPN استفاده می شود. این دارو نسبت به داروی گاباپنتین موثر تر است و توصیه شده است که با توجه به شرایط بیمار، ابتدا از این دارو استفاده شود. در بیشتر از نیمی از بیمارانی که برای درمان DPN تحت درمان با پره گابالین هستند، با مصرف این دارو نصف یا کمتر می شود. از پره گابالین می توان با دوز ثابت و یا دوز متغییر برای درمان درد ناشی از DPN استفاده کرد.
دارو های ضدافسردگی
دارو های ضد افسردگی مختلفی از جمله دارو های ضدافسردگی سه حلقه (TCA) و مهارکننده های بازجذب سرتونین و نوراپی نفرین (SNRI) در درمان DPN به کاربرده می شوند. یکی از دارو های ضد افسردگی سه حلقه نورتریپتیلین است که در ترکیب با داروی فلوفنازین باعث نصف یا کمتر شدن درد در بیشتر از 60% بیماران می شود. ترکیب داروی نورتریپتیلین و گاباپنتین نیز برای درمان درد این بیماران استفاده می شود. ونلافاکسین یک داروی مهارکننده بازجذب سرتونین و نوراپی نفرین است که در دوز های بالا می تواند درد بیمار بیشتر 50% کاهش دهد. دولوکستین یک داروی دیگر از این گروه دارویی است که در 89% بیماران مبتلا به DPN درد را کاهش می دهد.
اوپیوئید ها و ترامادول
اوپیوئید ها معمولا در بیمارانی استفاده می شود که به دارو های ضدافسردگی یا ضدتشنج پاسخ نداده اند و به دلیل خطر وابستگی و اعتیاد باید با احتیاط مصرف شوند. از بین این دسته از داور ها مورفین، ترامادول و اکسی کدون بیشترین تاثیر ضد درد را در DPN دارند. ترکیب داروی ترامادول و استامینوفن برای کنترل علائم DPN به اندازه گاباپنتین موثر است و می تواند درد و احساس بی حسی و گزگز بیمار را کاهش دهد. اکسی کدون یکی دیگر از این دسته از دارو هاست که می تواند به مقدار کمی علائم بیمار را کاهش دهد و معمولا همراه با گاباپنتین تجویز می شود.
دارو های ضد گیرنده NMDA
گیرنده های NMDA که بر روی سلول های عصبی قرار دارند نقش مهمی در ایجاد درد مزمن دارند. به همین دلیل دارو هایی که باعث غیر فعال شدن این گیرنده می شوند می توانند بر روی درد بیمار موثر باشند. دکسترومتورفان یکی از دارو های این دسته است که به طور میانگین درد بیمار را 33% کاهش می دهد و در بیشتر از 68% بیماران، علائم را به مقدار متوسط تا زیادی کاهش می دهد.
دارو های موضعی
دارو های بی حسی موضعی برای درمان DPN جزو دارو های امن به حساب می آیند چون جذب پوستی بسیار کمی دارند و با دیگر دارو ها تداخل پیدا نمی کنند. کرم کاسپایسین (Capsaicin) و پچ (چسب پوستی) لیدوکائین 5% می توانند به خوبی گاباپنتین و پره گابالین درد بیمار را کنترل کنند.
نوروماجولیشن
نورماجولیشن روشی درمانی است که در آن با تحریک عصب با یک الکترود عملکرد عصب تنظیم می شود و به حالت نرمال بر میگردد. در این روش الکترود هایی در کنار نخاع یا عصب محیطی قرار داده می شوند که توسط یک تولید کننده جریان الکتریکی که قابل ایمپلنت کردن در بدن بیمار است تغذیه می شوند و می توانند به تنظیم کارکرد سیستم عصبی کمک کنند. استفاده از نوروماجولیشن برای درمان درد های ناشی از DPN یکی مباحث جدید در این زمینه است. در مطالعات انجام شده میزان کاهش درد در بیماران مبتلا به DPN که با این روش تحت درمان قرار گرفته اند بیشتر از بیمارانی بوده است که برای آن های فقط درمان دارویی انجام شده بود. همچنین نوروماجولیشن به مقدار بیشتری نسبت به درمان دارویی باعث بهبود توانایی حسی بیمار می شود.